静脈注射
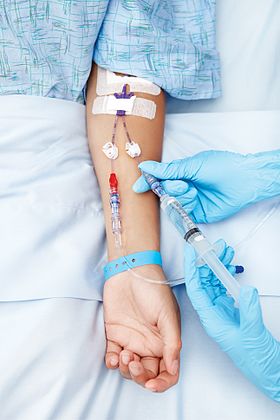
静脈注射(じょうみゃくちゅうしゃ、英: intravenous injection、英略語: IV[1])は、静脈に直接水分や薬物、栄養素等を投与する医療技術である。意識レベルの低下などにより、経口(英: per os、英略語: p.o.)で食物や水を摂取できない、あるいは摂取しようとしない人への水分・栄養補給に用いられる投与経路のひとつである。また、血液製剤や電解質異常を是正するための電解質など、薬物投与やその他の治療にも使用される。投与速度や投与機器により、速い順にポンピング、ボーラス注射(単に注射とも)、点滴静脈注射、持続注入に分類される。本稿では、静脈注射に関わる事物について概説する。
| 静脈注射 | |
|---|---|
| 治療法 | |
 | |
| シノニム | 点滴 |
| ICD-9-CM | 38.93 |
概要
編集静脈内投与は、薬剤や補液が循環系に直接導入され、速やかに全身に行き渡るため、最も早く投与できる方法である。従って、外傷や手術時の出血に対する、輸液や輸血の投与経路に適している。また、一部のレクリエーショナルドラッグの摂取にも静脈内投与が用いられている。多くの治療薬は"ボーラス投与"すなわち1回で急速投与されるが、持続注入(シリンジポンプによる)または点滴(自然滴下又は輸液ポンプによる)として投与されることもある。薬剤を静脈内に投与する行為、または後で使用するために静脈ラインを留置する行為は、医療従事者のみが行うべき手技である。最も単純な静脈路は、注射針で皮膚を貫通させて静脈に入れ、注射器または点滴セットに接続するというものである。これを用いて目的の治療を行う。注射針では静脈に外傷が生じる危険性があるため、患者が短期間に何度もこのような治療を受ける可能性がある場合は、一方の端を静脈内に入れるカテーテルを挿入し、もう一方の端にチューブを接続してその後の治療を容易に行うことができる。この一繋がりのチューブを点滴セット、ないしは輸液セットと呼ぶ。これを用いるのが一般的な静脈内投与方法である。場合によっては、同じ点滴セットを通して複数の薬剤や治療介入を行うこともある。点滴セットの中間には三方活栓と呼ばれる切り替えバルブがあり、そこから薬剤を注入したり、他の点滴セットを連結できる。
カテーテルの終点が心臓に近い太い静脈であれば「中心静脈ライン」、腕など末梢の細い静脈であれば「末梢静脈ライン」に分類される。カテーテルは末梢静脈から心臓の近くまで通すこともでき、これは末梢挿入型中心静脈カテーテルまたは略称でPICCラインと呼ばれる。長期的な点滴治療が必要な場合は、静脈に何度も穴を開けなくても静脈に何度も簡単にアクセスできるように、ポートを埋め込むこともある。また、カテーテルを胸部から距離の離れた首の静脈や鎖骨の下の静脈に挿入することもあり、これは皮下トンネルという。使用するカテーテルの具体的な種類と挿入部位は、投与したい物質と挿入希望部位の静脈の健康状態に左右される。
静脈へのカテーテルの挿入は、必然的に皮膚に穴を開けることになるため、痛みを伴うことがある。感染症や炎症(静脈炎と呼ばれる)も、一般的な副作用である。静脈炎は、同じ静脈を繰り返し静脈注射に使用する場合に起こりやすく、最終的には静脈が注射に適さない硬い索状物になることもある。静脈外への治療薬の意図しない投与は、点滴漏れと呼ばれ、他の副作用を引き起こすことがある。
静脈注射の試みは、1400年代にはすでに記録されていたが、広く行われるようになったのは、安全で効果的な使用法が開発された1950年代になってからであった。1900年代初頭に、静脈からの輸液や薬剤の注射による治療効果が確かめられ、1950年代にカテーテルの血管内留置手技と必要な器材が確立された。静脈内カテーテルは有効な医学的治療手段であり続けたが、カテーテルの刺入部や三方活栓は細菌の増殖・侵入経路でもある。従って、近年は三方活栓そのものや三方活栓のフタを廃した感染リスクの低い点滴セット(クローズドシステム)が用いられるようになってきている。
器材
編集-
注射針と先端キャップ、先端の拡大写真。
-
末梢静脈カテーテル。左端から太い順に16ゲージ、18ゲージ、20ゲージ、22ゲージ、24ゲージとなる。薄く柔軟なカテーテルの中に金属針が格納されている。血管穿刺時は金属針とカテーテルが共に血管内に送り込まれ、金属針は抜去される。
注射針
編集静脈路確保の最も単純な方法は、注射針を皮膚から直接静脈に刺す方法である。この針に注射器を直接接続することで、「ボーラス投与」、すなわち、薬剤の単回急速投与が可能になる。あるいは、カテーテルを留置してからチューブに接続し、点滴を行うこともできる[2]。 静脈路の種類と場所(すなわち、中心ラインか末梢ラインか、どの静脈にラインを留置するか)は、末梢静脈への循環を制限する末梢血管収縮を引き起こす薬剤であるかどうかによって影響を受ける[3]。
カテーテル・カニューレ
編集金属製の針ではなく、合成樹脂製の柔らかいカテーテル(又はカニューレとも呼ばれる)も良く用いられる。末梢静脈カテーテルは、病院内、プレホスピタルケア、および外来診療で利用される最も一般的な静脈アクセス法である[4]。カニューレは腕、一般的には手首または肘正中静脈に留置する[4]。駆血帯は、手足の静脈からの血液流出を制限し、静脈を膨らませて、静脈の位置を確認しやすくし、静脈にラインを留置しやすくするために使用される[4]。駆血帯を使用する場合は、薬剤の注入前に駆血帯を外し、血管外漏出を防ぐ。カテーテルの皮膚の外側に残る部分は接続ハブと呼ばれ、注射器や点滴セット(後述)と接続したり、ヘパリン添加生理食塩水または単なる生理食塩水で「ロック」される[4]。ロックとは、カテーテルを使用しない間に、カテーテル内での血液凝固によるカテーテル閉塞を防ぐために、上述の輸液をカテーテル内で陽圧充填した状態でカテーテルに「フタ」をしておくものである[4]。ポート付きカテーテルは上部に注入ポートがあり、しばしば薬剤の投与に使用される [4]。
針とカテーテルの太さ、大きさの規格には、バーミンガム・ゲージとフレンチ・ゲージがある[5]。バーミンガムゲージの14は相当太いカテーテル(心肺蘇生用)であり、24~26は最小である[5]。最も一般的なサイズは、16ゲージ(献血や輸血に使用される中型ライン)、18ゲージおよび20ゲージ(輸液や採血用の汎用ライン)、22ゲージ(小児用の汎用ライン)である[5]。12~14ゲージの末梢ラインは、大量の輸液を迅速に行うことができるため、救急医療で人気がある[5]。これらのラインは、しばしば「大径(large bore)」または「外傷ライン(trauma line)」と呼ばれる[5]。
翼状針
編集翼状針(よくじょうしん)は注射針と薬液投与用のチューブが一体となったものである[6][7]。金属針を体内に留置するため、点滴漏れが起こりやすく[8]、長時間の留置には不向きだが、短時間の処置に用いられている[6]。採血専用の製品もある[9]。
点滴セット
編集輸液容器と、カテーテルとの間を繋ぐ器材を点滴セット(又は輸液セット)と呼ぶ[11]。薬液ボトルに刺入される針と、合成樹脂製のチューブ、留置針に接続するためのコネクタが一体となっている[12]。輸液や留置針に接続する際は、感染を防ぐために、無菌操作が要求される[13]。輸液のための点滴ラインの設置および管理に使用される機器は、通常、患者の身長より高い位置に吊るされた輸液バッグと、薬剤を投与するための滅菌チューブの点滴セットで構成されている[14]。基本的な "自然滴下"点滴では、バッグを人の背丈より高い位置に吊るし、静脈に刺した針に取り付けたチューブを通して薬液を重力で滴下するだけである[14]。追加の装置がなければ、投与速度を正確に制御することはできない。このため、流量を調節するためのクランプを組み込んだ点滴セットもある[14]。点滴セットには、「Y管」と呼ばれる、同じラインを通して他の輸液を投与できるパーツ(側管とも呼ばれる)が組み込まれている場合もある[14]。空気塞栓の原因となる空気の血流への流入を防ぎ、滴下流量を視覚的に推定できるドリップチャンバーを採用しているシステムもある[14]。点滴セットは60滴で1mlのものと20滴で1mlのものと2種類の規格が存在し、前者や一般に小児用、後者は成人用と呼称される[15]。
三方活栓
編集点滴セットの途中からは他の薬剤を投与したり、別の点滴セットを接続するための開口部(ポート)が存在するが、非使用時は切り替えバルブで開口部が閉鎖されるようになっている[15]。この部分を三方活栓という[15]。医療現場では略語の三活が用いられることもある[16]。さらに開口部に汚染防止のためのフタがついていることもあるが、フタと三方活栓との間隙が清掃困難であるために、むしろ汚染しやすいとされ[17]、フタや三方活栓そのものが撤廃されて注入用のポートのみを有する点滴セットが主流となりつつある[18]。
側管
編集輸液と同時に静脈内投与する追加の薬剤は、点滴キットに三方活栓から接続することができる。これは側管と呼ばれる[19]。主管の輸液は、側管の輸液をチューブから洗い流すために必要である[20]。ボーラス輸液または側管の輸液を主管の輸液と同じラインで投与する場合は、溶液の配合の適合性を考慮する必要がある[20]。この配合の適合性の問題は「配合変化」と呼ばれ[21]、配合を回避すべき場合は「配合禁忌」と呼ばれる[22]。配合禁忌は、分子安定性の問題、溶解度の変化、または一方の薬剤の分解によって生じる可能性がある[20]
輸液ポンプ/シリンジポンプ
編集-
輸液ポンプ。点滴セットが組み込まれている。
-
-
シリンジポンプ。多種の薬剤投与が必要な場合は専用のラックに懸架して使用される。
輸液ポンプやシリンジポンプを使用すると、流量と総輸液量を正確に制御することができる[14]。輸液ポンプは、投与する輸液の数と大きさに基づいてプログラムされ、点滴が空にならないように、すべての薬液が完全に投与されるようにする[14]。輸液ポンプは主に、一定の流量が重要な場合、または投与速度の変化が臨床上、有意な結果を生じる場合に利用される[14]。 シリンジポンプは薬剤注入精度が非常に高い[23]。集中治療室などの高度医療において必要不可欠の機器である[23]。
薬剤、輸液の投与方法の速度による分類
編集ポンピング
編集外傷や手術などで発生する大量の出血による循環血液量減少を補うため、三方活栓に接続した注射器で輸液や輸血を点滴セットから吸引し、それを患者方向に押し込む操作を繰り返すことで、高速で輸液、輸血を行う手技である[24][25]。点滴回路の最も細い部分である留置針やカテーテルが律速部分となるため、大量出血のリスクがある患者では、これらは太いものであるのが望ましい[26]。三方活栓や注射器による操作を介さずに器械によって高速で輸液や輸血を行う方法もあり、これは急速注入(Rapid Infusion)と呼ばれる[27]。注入の流速はカテーテルの半径の4乗と圧較差の積に比例し、カテーテル長と輸液の粘性に反比例する[28]。22ゲージ、1.16インチの留置針では1mの点滴高さでの流速は36mL/分だが、8.5Fr、10cmのシースイントロデューサーでは130mL/分に達する[28]。
ボーラス
編集一部の薬剤はボーラス投与が可能で、これは「ワンショット」とも呼ばれる[29]。薬剤を入れたシリンジを静脈ラインの三方活栓に接続し、薬剤を投与する[20]。ボーラスは、急速に投与することもあれば(注射器の注射桿を素早く押し込む)、数分かけてゆっくりと投与することもある[20]。正確な投与手技は、薬剤やその他の要因によって異なる[20]。場合によっては、ボーラスの直後に「プレーン」の輸液(すなわち、薬剤を添加していない輸液)を投与して、薬剤をさらに点滴の中で推し進めて血流に送り込む。この処置は「フラッシュ」と呼ばれる[注釈 1][31]。フラッシュに生理食塩水を用いる場合は生食フラッシュと呼ばれる[31]。塩化カリウムなど一部の薬剤は、血中濃度の急上昇に伴う毒性が高いため、ボーラスでは投与できない[20]。
点滴静脈注射
編集比較的量の多い、薬液、栄養剤、輸血などを長時間かけて、一滴ずつ静脈内に投与する方法である[32]。略称として点滴静注、点滴注入、点滴など[32]。英略語はDIV[33]。点滴という言葉は元来は水滴の意味として、1533年頃に杜牧の「夜雨詩」で用いられている[34]。1872年の「医語類聚〈奥山虎章〉」で、「Instillation 点滴法」とあるが、これは蘭学系の訳語である可能性が高いとされる[34]。
点滴は、βラクタム系を含む一部の抗生物質のように、薬剤の血中濃度を長期にわたって一定に保つことが望ましい場合に行われることがある[35]。血中薬物濃度の変動(すなわち、ピーク薬物濃度とトラフ薬物濃度の変動)を抑制するために、前の輸液が終了した直後に次の輸液を開始することもある[35]。また、利尿薬フロセミドのように、同じ理由で間欠的なボーラス注射の代わりに点滴投与が行われることもある[36]。間欠的、すなわち一定時間おきの点滴は、長時間の薬液の安定性に懸念がある場合や、抗生物質バンコマイシンなど、同じ静脈ラインで同時に投与すると配合禁忌のある医薬品を投与できるようにする場合に行われることがある[37]。
持続注入
編集他の呼び名として、持続静注、持続静脈内投与、持続点滴など[38]。Continuous Intravenous Infusionより、英略語はCIV[38]。1時間に数mlなど、微量の薬液を正確に投与できる機器、シリンジポンプを用いる。新生児や未熟児で静脈注射が必要な場合、身体の大きさが小さいので持続注入が行われることが多い[39][40]。カテコラミンなど、作用が非常に強力で流量の厳密な制御が必要となる薬剤の投与にも頻用される[41]。シリンジポンプによって投与される薬剤の中には短時間の中断でも生命維持に支障を来すものが多いため、薬液の補充・交換には熟練を要する[41]。
静脈アクセスの種類
編集注射針やカテーテルを留置する静脈は末梢静脈と中心静脈に大別されるが、末梢ラインのように数日しか留置されないものから、ポートやトンネル型カテーテルのように年単位で留置[42][43]されるものまで様々である。
末梢ライン
編集末梢静脈カテーテルは、腕、手、足などの末梢静脈に挿入する[2]。この方法で投与された薬剤は、静脈を通って心臓に到達し、そこから循環系を通じて全身に行き渡る。末梢静脈の太さにより、安全に投与できる薬剤の量と速度が制限される[45]。末梢ラインは、皮膚から末梢静脈に挿入される短いカテーテルで構成される[2]。これは通常、金属製の内針に柔軟なプラスチック製の外筒が被さった形状である[2]。外筒と内針の先端を合わせたら、両者を静脈内の適切な位置まで進め、固定する。その後、内針を引き抜いて廃棄する[2]。最初の外筒挿入後、そこから直接採血することもある[2]。
中心静脈ライン
編集中心静脈ラインは、カテーテルがより太い中枢側の静脈(胴体内の静脈)、通常は上大静脈、下大静脈、または心臓の右心房に挿入される静脈アクセスである[46]。中心静脈アクセスにはいくつかのタイプがあり、カテーテルが体外からいわゆる中心静脈に到達する経路に基づいて分類される[46]。中心静脈カテーテルからは、大量輸液、高張液、血管障害性の薬剤、高カロリー輸液などを投与することができる[7]。
PICCライン
編集末梢挿入型中心静脈カテーテル(Peripherally inserted central catheter)(PICCライン、ピックラインとも呼ばれる)は、中心静脈カテーテルの一種であり、シースを通して末梢静脈に挿入されたカテーテルを心臓に向けて慎重に送り、上大静脈または右心房に末端を留置する[47]。これらのラインは通常、腕の末梢静脈に留置され、超音波ガイド下でセルディンガー法を用いて留置されることもある[47]。挿入時に透視を行わなかった場合は、カテーテルの先端が正しい位置にあることを確認するためにX線検査が行われる[47]。カテーテルの先端が正しい位置にあるかどうかを判断するために、心電図で判断する場合もある[47]。
トンネル型カテーテル
編集トンネル型カテーテルは中心静脈カテーテルの一種で、皮膚の下に挿入されてから中心静脈に到達するまでにかなりの距離がある。トンネル型ラインを使用すると、皮膚表面の細菌が静脈内に直接移動できないため、他の静脈アクセスと比較して感染のリスクが低下する[48]。トンネル型中心静脈ラインには、ヒックマンカテーテルやブロビアックカテーテルなどがある[49]。トンネル型ラインは、腎機能が低下した人の血液透析に必要な長期静脈アクセスの選択肢である[50]。
埋め込み型ポート
編集埋め込み型ポートとは、薬剤投与のための皮膚から突出する外部コネクタを持たない中心ラインのことである[51]。その代わり、ポートはシリコンゴムで覆われた小さなリザーバーで構成されており、このリザーバーを皮下に埋め込む[51]。薬剤の投与は、皮膚とシリコン製のポートカバーを通してリザーバーに薬剤を注入することによって行われる[51]。注射針が抜かれると、リザーバーカバーは自ら再密閉する[51]。ポートカバーは、その寿命の間、1000-2000回の注射針刺入に対して機能するように設計されている[52][53]。ポートは腕または胸部の皮下に局所麻酔下の小手術で留置される[52][54]。
適応
編集医学的な適応
編集静脈注射は、全身に投与しなければならない薬剤[55]や補液の投与、特に迅速な投与が必要な場合に行われる。肝臓での初回通過効果代謝を回避できる[55]。静脈内に注入できる物質には、血漿増量剤、血液製剤、薬剤、栄養剤などがある[7]。
輸液
編集輸液は、「血漿増量剤」[56]または体液補充の一環として、静脈内から投与されることがある[57]。輸液は、晶質液と膠質液に大別される[57]。晶質液は、ミネラルやその他の水溶性分子の水溶液である[57]。膠質液はゼラチンのような大きな不溶性分子を含む[57]。血液そのものは膠質液と考えられている[58]。
最も一般的に使用される晶質液は、0.9%濃度の塩化ナトリウム溶液である生理食塩水で、血液と等張である[59]。血液は弱アルカリ性であり[60]、アルカリ化剤が添加されている乳酸リンゲル液[60]も体液補充に頻用され[61]、ショックの患者によく用いられる[62]。膠質液は血液中の膠質浸透圧を高く保つが、晶質液では血液希釈のために膠質浸透圧が低下する[59]。晶質液は膠質液よりも一般的にかなり安価である[59]。
アシドーシスを是正するために使用される緩衝液も、静脈内投与される[63]。緩衝液として静脈内投与される溶液には、炭酸水素ナトリウム注射液がある[64]。
薬物療法と治療
編集医薬品は一般的に生理食塩水やブドウ糖溶液に混和されて投与されることもある[65](混注と呼ばれる[66])。
経口薬など他の投与経路と比較すると、静脈内投与は輸液や薬液を全身に最も速く送達する方法である[67]。極度の高血圧(高血圧緊急症と呼ばれる)では、臓器障害を防ぐために血圧をコントロールしながら速やかに低下させるために、降圧剤の静脈注射が行われることがある[68]。心房細動では、正常な心臓のリズムを回復させるためにアミオダロンの静脈内投与が行われることがある[69]。バンコマイシンのように、血液中の薬物濃度をより迅速に高めるために、投与レジメンを開始する前に薬のローディング用量またはボーラス量を投与する場合もある[70]。
薬物が十分に吸収されなかったり、血流に入る前に代謝されたりする可能性がある経口投与とは異なり、静脈内投与のバイオアベイラビリティは定義上100%である[65]。薬によっては、経口バイオアベイラビリティがほとんどないものもある[71]。ある種の薬剤は静脈注射でしか投与できない。他の投与経路では十分な吸収が得られないからである[72]。例えば、重度の脱水症の場合、早期回復のために静脈内投与による治療が必要となる[73]。フロセミドのように、経口薬のバイオアベイラビリティが人によって予測できないことも、静脈内投与が必要な理由である[74]。また、吐き気や嘔吐がある場合、下痢がひどい場合などは、薬が消化管から十分に吸収されない可能性があるため、経口薬はあまり好ましくない。このような場合、患者が経口剤に耐えられるようになるまで、静脈内投与を行うことがある[75]。静脈内投与から経口投与への切り替えは、一般的に静脈内投与よりも費用と時間の節約になるため、通常は可能な限り早く行われる[76]。薬剤を経口剤に変更できる可能性があるかどうかは、病院内で使用する適切な抗生物質療法を選択する際に考慮されることがある。静脈注射が必要な場合は、退院できる可能性は低いからである[77]。
アプレピタントなど一部の薬剤は、静脈内投与に適した形に化学的に修飾され、ホスアプレピタントなどのプロドラッグとなっている。これは薬物動態学的な理由や、活性型に代謝されるまで意図的に薬効を遅らせるためである[78]。
血液製剤
編集血液製剤とは、輸血に使用するために供血者から採取される血液のあらゆる成分のことである[79]。輸血は、外傷による大量出血の際に使用されたり、手術中に失われた血液を補うために使用されたりする。輸血は、血液疾患による重度の貧血や血小板減少症の治療にも行われる。初期の輸血は全血から成っていたが、現代の医療では、一般的に、赤血球濃厚、新鮮凍結血漿またはクリオプレピシテートなどの成分輸血のみが使用される[80]。代替血液は研究段階に留まっており、少なくとも2022年時点では実用化されていない[81][82][83]。
栄養
編集静脈栄養とは、必要な栄養素を静脈ラインから投与することである。これは、食事や消化によって栄養を摂取することができない人に行われる。静脈栄養を受けている人には、塩類、ブドウ糖、アミノ酸、脂質、ビタミンなどを含む静脈栄養剤が投与される。使用される静脈栄養剤の正確な処方は、投与される人の特定の栄養ニーズによって異なる。栄養を静脈内にのみ投与する場合は、完全静脈栄養(英: Total Parenteral Nutrition: TPN)と呼ばれ、栄養の一部のみを静脈内に投与する場合は、部分静脈栄養法(英: Partial Parenteral Nutrition: PPN)または補完的静脈栄養法(英: Supplemental Parenteral Nutrition: SPN)と呼ばれる[84]。
画像診断
編集医用画像診断は、体内の部位を互いに明確に区別できることに依存している。これを実現する方法の1つが、静脈への造影剤の投与である[85]。採用する特定の画像診断技術によって、血管やその他の構造物をより鮮明に映し出すための適切な造影剤の特性が決定される。一般的な造影剤は末梢静脈に投与され、そこから循環系全体に分布して撮影部位に到達する[86]。
他の用途
編集スポーツ
編集点滴による水分や栄養の補給は、以前からアスリートにとって一般的な手法であったが[87]、医学的なメリットに乏しく[88]、競技におけるドーピング規定に違反する可能性がある[87]。だが、2022年時点でも、点滴をスポーツ目的で行わないよう、啓蒙し続ける必要がある状況である[87]。世界アンチ・ドーピング機構は、医学的免除がある場合を除き、12時間あたり100mLを超える静脈注射を禁止している[88]。アメリカアンチドーピング機構は、点滴注射が禁止物質使用や検査結果を、隠蔽する目的で行われる可能性があると指摘している[88]。この種の治療を提供する「ブティック静注クリニック」に通って出場停止処分を受けた選手には、2017年のサッカー選手サミル・ナスリ[89]、2018年の水泳選手ライアン・ロクテがいる[90]。
二日酔い治療
編集1960年代、米国メリーランド州の医師ジョン・マイヤーズは「マイヤーズカクテル」を開発した[91]。これはビタミンとミネラルを配合した非処方箋の点滴で、二日酔いの薬や滋養強壮薬として販売されていた[92]。同様の治療を提供する初の「静注ブティック」クリニックが2008年に東京に開業した[92]。このようなクリニックは、ELLE (雑誌)にその顧客が「裏の顔は大酒飲みの健康オタク」と評され、2010年代には華やかなセレブの顧客によって宣伝されている[92]。点滴療法はまた、急性アルコール中毒の人々に、アルコール摂取によって生じる電解質とビタミンの欠乏を是正するために使用されている[93]。これらの輸液は黄色なのでバナナバッグと呼ばれることもある[94]。これらの「カクテル」には医学的に何らかの予防または治療効果を示すエビデンスがほとんどない[95]。
その他
編集一部の国では、非処方のブドウ糖の静脈内投与が、滋養強壮目的で行われているが、ブドウ糖溶液が処方薬である米国などでは、日常的な医療の一部ではない[96]。店頭の診療所で密かに行われているような不適切な静脈内ブドウ糖投与(「リンゲル」[注釈 2]と呼ばれる)は、不適切な手技とミスによりリスクが高まる[96]。静脈路はまた、ヘロインやフェンタニル、コカイン、メタンフェタミン、ジメチルトリプタミンなどのレクリエーショナルドラッグの自己投与のために、医療機関外で使用されることがある[98]。
手技
編集注射に伴う痛みを軽減するために、穿刺の約45分前に局所麻酔薬(エムラクリームやテトラカイン外用薬など)を静脈穿刺部位の皮膚に塗布してもよい[100]。冷却スプレーは、静脈路確保の際の疼痛を軽減する可能性がある[101]。
-
-
ガイドワイヤーを静脈留置針内から血管内に送り込む。
-
静脈留置針を抜去する。
-
ダイレーターでワイヤー周囲の組織を拡げる。
-
カテーテルをワイヤーに沿って血管内に送り込む。
-
カテーテルを皮膚に固定する。
中心静脈カテーテルの多くは、セルディンガー法、すなわち、まず目標静脈を注射針または静脈留置針で穿刺した後、その中からガイドワイヤーと呼ばれる細い針金を入れ、その針金に沿わせてカテーテルを送り込む手技により留置される[102]。超音波診断装置で血管や周囲の構造物を可視化しながらこの手技を行うことが推奨されている[102]。
カテーテルが正しく挿入されていなかったり、静脈が特にもろくて破れたりすると、血液が周囲の組織に漏れることがある[103]。このような状況も、点滴漏れ、静脈の破裂、または「組織化(tissuing)」として知られている[103]。このカテーテルを使用して薬剤を投与すると、薬剤が血管外に漏出し、浮腫を引き起こし、痛みや組織の損傷を引き起こし、薬剤によっては壊死を起こすこともある[103]。静脈路確保を試みる際は、損傷した静脈からの薬剤の滲出を防ぐために、「漏れた」部位の近位に新しいアクセス部位を見つけなければならない[103]。このため、最初のカテーテルは四肢の最も遠位の適切な静脈に留置することが望ましい[103]。
副作用
編集痛み
編集静脈ラインの留置は、皮膚を貫くときに痛みを伴い、医学的に侵襲的と考えられる[104]。このため、他の投与経路で十分な場合には、静脈内投与は通常好まれない。軽度または中等度の脱水の治療も、点滴ラインによる非経口的水分補給よりも、経口補水療法が優先される[105][106]。救急外来での小児の脱水の治療は、点滴ラインの疼痛と合併症のために、点滴療法よりも経口療法の方が良好な転帰を示す[105]。
ある種の薬剤には、静脈内投与に伴う特有の痛みの感覚もある。これには塩化カリウムが含まれ、静脈内投与すると灼熱感や痛みを感じることがある[107] 。
感染と炎症
編集静脈ラインの留置には皮膚を貫通する必要があるため、感染のリスクがある[108]。コアグラーゼ陰性ブドウ球菌やカンジダ・アルビカンスなどの皮膚常在菌がカテーテル周囲の挿入部位から侵入したり、汚染された器具から誤って細菌がカテーテル内部に侵入したりすることがある[108]。静脈アクセス部位の感染は通常局所的で、目に見えやすい腫脹、発赤、発熱を引き起こす[108]。しかし、病原菌が血流に入り込んで敗血症を引き起こすこともあり、突然生命を脅かすこともある[108]。中心静脈ラインは、中枢の循環に直接細菌を送り込む可能性があるため、敗血症のリスクが高くなる[108]。留置期間が長いラインも感染のリスクを高める[108]。
静脈の炎症も起こることがあり、血栓性静脈炎または単に静脈炎と呼ばれる[109]。この炎症は、感染、カテーテル自体、または投与される特定の輸液や薬物によって引き起こされることがある。静脈炎を繰り返すと、静脈に沿って瘢痕組織が形成されることがある。末梢静脈ラインは、感染症や静脈炎などの合併症の危険性があるため、いつまでも静脈内に留置しておくことはできない。しかし、最近の研究では、臨床的に適切な場合にのみ点滴を交換しても、ルーチンの点滴交換と比較して、合併症のリスクが増加しないことが判明している[110]。適切な無菌的手技で留置する場合、末梢静脈ラインを72~96時間ごとを超える頻度で交換することは推奨されない[111]。
静脈炎は、静脈内薬物使用者[112]および化学療法を受けている患者[113]に特によくみられ、静脈は時間の経過とともに硬化してアクセスが困難になり、時には硬くて痛みを伴う「静脈索"venous cord".」が形成されることがある。索の存在は、点滴治療に伴う不快感や疼痛の原因であり、索のある部位には静脈ラインを留置できないため、静脈ラインの留置がより困難になる[114]。
点滴漏れ
編集点滴漏れは、輸液または薬剤が目的の静脈ではなく周囲の組織に入ることで起こる。これは、静脈自体が破れた場合、血管内留置器具の挿入中に静脈が損傷した場合、または静脈の透過性が増加した場合にも発生する。点滴漏れはまた、針による静脈の穿刺部位が最も注入抵抗の少ない部位-たとえば挿入したままのカテーテル-になり、静脈に瘢痕による狭窄ないしは閉塞が生じた場合にも起こる。また、静脈ラインを挿入する際に、駆血帯を速やかに外さなければ起こることもある。浸潤は、皮膚の冷感や蒼白、局所の腫脹や浮腫を特徴とする。静脈ラインを外し、患肢を挙上して溜まった液体が排出されるようにすることで治療する。患部周辺にヒアルロニダーゼを注射することで、輸液/薬剤の拡散を早めることができる[115]。点滴漏れは、点滴の最も一般的な副作用のひとつであり[116]、漏れた薬液が周囲組織に損傷を与える薬剤、例えば刺激性物質または化学療法薬でない限り、通常は重篤ではない。漏れた薬液が組織傷害性の場合、血管外漏出と呼ばれ、その部分の壊死を引き起こすことがある[117]。
その他の合併症
編集投与される輸液が体温より低い場合、低体温症が起こりうる。心臓への温度変化が急激な場合、致死的不整脈である心室細動が起こる可能性がある[118]。さらに、血液と浸透圧が等しくない溶液を投与した場合、電解質のバランスが崩れる可能性がある。病院では、定期的な血液検査で電解質濃度を積極的に監視している[119]。低体温が起こると、血小板機能低下や血管反応性低下などにより、出血が増加するので産科などの出血時には輸血・輸液加温器の使用が推奨されている[120]。
輸液を適切に計算して投与しないと、特に投与速度が速すぎると急性輸液反応(Infusion reaction)[121]と呼ばれる過敏症などの副作用が生じることがある。このため、抗生物質バンコマイシン[37]やがん治療に用いられるモノクローナル抗体[122]など、多くの薬剤には推奨最大注入速度が設定されている[123]。これらの注入時の反応は、バンコマイシンの「レッドマン症候群」のように、重篤なものとなることがある[37]。
歴史
編集発見と開発
編集注射による治療物質投与の最初の試みは、1492年、教皇インノケンティウス8世が病に倒れ、健康な人の血液を投与されたことであると記録されている[124][125]。この場合の治療はうまくいかず、教皇は治癒することなく、供血者も死に至った[124][125]。この話には異論もあり、当時の医療関係者には輸血という発想はあり得なかったとか、血液循環に関する完全な記述が発表されたのは100年以上経ってからであったと主張する者もいる[125]。この話は、当時の文献の翻訳に誤りがあった可能性や、意図的な捏造の可能性があるとされているが、今でも正確であると考える人もいる[125]。医学生や看護学生向けの主要な医学史教科書のひとつは、この話全体が反ユダヤ主義的な捏造であると主張している[126]。
1656年、イギリスの建築家クリストファー・レン卿と自然哲学者ロバート・ボイルがこのテーマに取り組んだ[127]。「私は生きている犬にワインとエールを静脈から血の塊に注入した。酔っ払うまで大量に注入したが、すぐに尿に排出された」とレンが述べた。犬は生き延びて太り、後に飼い主から盗まれた。ボイルはこの記録の著者をレンとした[127]。
イギリスの医師リチャード・ロウアーは、動物から動物へ、動物から人間への静脈内輸血(異種輸血)が可能であることを示した。彼は外科医エドモンド・キングと協力して、精神を病んだ男性に羊の血液を輸血した。ロウアーは科学の進歩に興味があり、新鮮な血液を注入するか、古い血液を除去することで、この男性を救うことができると信じていた。輸血に同意してくれる人を見つけるのは難しかったが、精神異常の患者であるアーサー・コガが同意し、1667年11月23日に王立協会の会合でロウアーとキングによって輸血が行われた[128]。この輸血は「成功」だったとされる[128]。なお、同年のMajorによる発表では、注射針にはガチョウの羽軸、薬液を入れる袋には豚の膀胱が静脈注射に用いられていた[129]。しかし、輸血による死亡例とそれに対する訴訟も起こり[130]、フランス議会により1670年に輸血は禁止され、間もなくイギリス議会やローマ教皇もこれに追随した[130]。輸血が同種でなければ成功しないことがエジンバラの医師、ジョン・リーコックによって示されたのは1816年であった[130]。
1831年のエジンバラの医師トーマス・ラッタによるコレラ治療のための静脈内補液の使用まで、注射療法の試みで成功したという記録はほとんどなかった[124][131]。静脈注射に広く使用されるようになった最初の溶液は、単純な「生理食塩水のような溶液」であり、その後、牛乳、砂糖、蜂蜜、卵黄など、様々な他の液体を用いた実験が行われた[124]。1830年代、英国の産科医であったジェームズ・ブランデルは、分娩中または分娩後に大量出血した女性の治療に血液の静脈内投与を行った[124][132]。これは血液型が理解される以前のことであり、予測不可能な結果を招いた[注釈 3]。ラッタによるコレラ治療は先駆的であったが、普及せず、一般に再評価されるまで80年を要した[129]。
近現代
編集静脈内注射による薬剤投与は、1890年代後半にイタリアの医師グイード・バチェリによってマラリアや梅毒の治療法として広められ[135]、1930年代にサミュエル・ヒルシュフェルト、ハロルド・T・ハイマン、ジャスティン・ジョンストンによってさらに開発された[136][137]。1915年頃から小児下痢症に輸液が治療として行われはじめ、死亡率が90%から10%に激減した[129]。
1950年、血管内にプラスチックカテーテルを留置する革新的な方法が報告された[138]。それはメイヨークリニックの麻酔科研修医デービッド・マッサ (David J. Massa、1923-1990)によるもので、カテーテルの内側に金属針を入れ、金属針もろとも血管内にカテーテルを入れ、金属針は抜去するというものであった[138]。それまでは血管内に薬液を注入する方法は3つあったが、いずれも欠点を抱えていた[138]。1つはカットダウン、すなわち小手術で皮膚を切開して血管を直視下で切開し、カテーテルを留置するものであるが、患者の苦痛が大きかった[138]。もう一つはカテーテルでは無く、金属針で血管を穿刺し、血管内に留置し続けるものであったが、針が血管を傷つけないよう患者は大きな運動制限を強いられ、それでも点滴漏れのためにしばしば再穿刺が必要となった[138]。3つめは血管を穿刺して針の中からカテーテルを入れるというものであったが、細いカテーテルしか入れられず、針穴がカテーテルよりも大きいので点滴漏れが起こりやすかった[138]。
静脈注射の制限として、高濃度の栄養剤[139]や抗がん剤[140]などは末梢静脈から投与した場合は、血管を痛めてしまう問題があった。このような薬剤の投与経路には血液流量の多い中心静脈が向いている[139]。1929年、ドイツの外科研修医ヴェルナー・フォルスマンが、プラスチック製の尿道カテーテルを自分の左腕の尺側皮静脈に挿入し、右心房まで到達させた(初のヒトでの中心静脈カテーテル)[141]。しかし、上司に無許可であったために叱責され、彼は病院を解雇されてしまった[141]。だが、この手技の医学上の貢献が後に評価され、1956年にノーベル医学賞を授与された[142][143]。
フォルスマンの貢献により、静脈内注射で使用できる薬剤と血管の選択肢が広がったが、中心静脈にカテーテルを入れるためには小手術で目標血管そのものに直接カテーテルを入れるか、太い針で血管を穿刺して、その中からカテーテルを入れる必要があった。1953年、スウェーデンの放射線科医、スヴェン・イヴァー・セルディンガーが血管を細い針で穿刺して、その中からまず、ワイヤーを留置し、そのワイヤーをガイドにして太いカテーテルを入れる手技を開発し、これによって中心カテーテル留置の安全性と確実性が高まった[144]。
1950年代から60年代はじめにかけて、日本で現在でも使用されているソリタ方式の輸液が東京大学小児科と清水製薬により開発・発売された[145][146]。1960年代には、必要な栄養をすべて点滴で補給するというコンセプトが真剣に検討され始めた。最初の静脈栄養は、タンパク加水分解物およびブドウ糖から成っていた[124]。これに続いて1975年に、完全静脈栄養、すなわちタンパク質、脂肪、および炭水化物を含む栄養剤を形成するために添加される静脈内脂肪乳剤およびビタミンが開発された[124]。
1970年代から1980年代にかけて、プラスチック製カニューレの使用が日常化し、その挿入は看護スタッフに委ねられることが多くなった[147]。日本においては、1951年の厚生省医務局長通知(昭和26年9月15日付け医収第517号)以降、保健師助産師看護師法上、看護師が業務として行えなかった[148]が、2002年の行政通達により、「診療の補助」として看護師が行えるものと明文化された[148][149]。それまでは、看護師が静脈注射をする状況が既成事実化しており、実態と法解釈がかけ離れている状況が長く続いていた[150]。
静脈注射は高濃度の薬剤を直接血管内に投与できることから、抗生物質の投与にも頻用されてきたが、血管内と体外を貫通するカテーテルの存在そのものが細菌の侵入経路となり、感染症のリスクである[15]。とりわけ、複数の薬剤を1つのカテーテルから投与する際に頻用されてきた三方活栓は細菌汚染のリスクが高いことが1980年代に報告された[15]。以降は三方活栓を有さない注入ポートのみを有する点滴セット(クローズドシステム)が開発され、用いられるようになってきている[15]。そして、合併症を防ぐためにカテーテルは不要になり次第、速やかに抜去することが推奨されている[151]。
脚注
編集注釈
編集出典
編集- ^ “用語集:公益社団法人日本化学療法学会”. www.chemotherapy.or.jp. 2023年11月23日閲覧。
- ^ a b c d e f Kowalak 2009, pp. 344–348.
- ^ Raehl, CL (July 1986). “Endotracheal drug therapy in cardiopulmonary resuscitation.”. Clinical Pharmacy 5 (7): 572–9. PMID 3527527.
- ^ a b c d e f Kowalak 2009, pp. 349-354 .
- ^ a b c d e Kowalak 2009, pp. 188–191, 349.
- ^ a b “翼状針 – 輸液製剤協議会”. www.yueki.com. 2023年10月7日閲覧。
- ^ a b c Kowalak 2009, p. 342.
- ^ Kowalak 2009, p. 350.
- ^ “翼状針”. 日本健康管理協会. 2023年10月7日閲覧。
- ^ 日本規格協会. “JIS 滅菌ずみ輸液セット”. 2023年12月8日閲覧。
- ^ “輸液セット – 輸液製剤協議会”. www.yueki.com. 2023年12月7日閲覧。
- ^ 脇屋義文, 梅村雅之「〈総説〉輸液療法時における薬剤師の役割」『愛知学院大学薬学会誌』第14巻、愛知学院大学薬学会、2021年12月、1-8頁、CRID 1050853487343983488、ISSN 1882-9511。
- ^ “無菌操作を厳重に行うのはなぜ?|点滴静脈内注射 | 看護roo![カンゴルー]”. 看護roo! (2020年9月26日). 2023年10月7日閲覧。
- ^ a b c d e f g h Kowalak 2009, pp. 316–321, 344–348.
- ^ a b c d e f 鈴木正彦「輸液ラインのリスク・マネジメント」『外科と代謝・栄養』第51巻第5号、日本外科代謝栄養学会、2017年、225-233頁、doi:10.11638/jssmn.51.5_225。
- ^ “「側管からivするときの三活の向きは?」輸液管理に欠かせない三方活栓が一目でわかる!【看護師はやの勉強ノート】vol.13|レバウェル看護 お役立ち情報”. レバウェル看護 お役立ち情報. 2023年5月22日閲覧。
- ^ 近藤真紀「三方活栓の注入口が直接的な血流感染因子となるのかについての検討 : 高濃度の菌液注入後の三方活栓の培養実験結果からの考察」『環境感染』第15巻第4号、日本環境感染学会、2000年、316-324頁、CRID 1390001204438106368、doi:10.11550/jsei1986.15.316、ISSN 09183337。
- ^ “中心静脈カテーテルの管理について知りたい。|レバウェル看護 技術Q&A(旧ハテナース)”. 看護師の技術Q&A. 2023年10月7日閲覧。
- ^ “三方活栓の取扱い時の注意について”. 医薬品医療機器総合機構. 2023年10月3日閲覧。
- ^ a b c d e f g Kanji, Salmaan; Lam, Jason; Johanson, Christel; Singh, Avinder; Goddard, Rob; Fairbairn, Jennifer et al. (September 2010). “Systematic review of physical and chemical compatibility of commonly used medications administered by continuous infusion in intensive care units”. Critical Care Medicine 38 (9): 1890–1898. doi:10.1097/CCM.0b013e3181e8adcc. PMID 20562698.
- ^ “注射薬における配合変化の影響 | 2020年 | 記事一覧 | 医学界新聞 | 医学書院”. www.igaku-shoin.co.jp. 2023年10月3日閲覧。
- ^ 日本国語大辞典,デジタル大辞泉,日本大百科全書(ニッポニカ),百科事典マイペディア,世界大百科事典内言及, 精選版. “配合禁忌(はいごうきんき)とは? 意味や使い方”. コトバンク. 2023年10月3日閲覧。
- ^ a b 吉田浩二、福崎誠「シリンジポンプの使用条件が注入量に及ぼす影響の検証」『日本職業・災害医学会会誌』第63巻第1号、2015年、31–35頁、ISSN 1345-2592。
- ^ Kawakami, Yutaka; Tagami, Takashi (2021-07-29). “Pumping infusions with a syringe may cause contamination of the fluid in the syringe” (英語). Scientific Reports 11 (1): 15421. doi:10.1038/s41598-021-94740-1. ISSN 2045-2322.
- ^ 蓑輪尭久, 権守直紀, 浅井明倫, 稲田麗, 近藤明日香, 松本卓也, 福本正俊, 中野浩「用手ポンピングにおける90度法と180度法の効率比較」『日本集中治療医学会雑誌』第20巻第1号、日本集中治療医学会、2013年、102-103頁、CRID 1390282679420568832、doi:10.3918/jsicm.20.102、ISSN 1340-7988。
- ^ “術中心停止に対するプラクティカルガイド”. 日本麻酔科学会. 2023年11月23日閲覧。
- ^ “Rapid Infusion System - an overview | ScienceDirect Topics”. www.sciencedirect.com. 2023年12月9日閲覧。
- ^ a b “APPROACH TO HEMORRHAGIC SHOCK”. Nick Mark MD. 2024年11月26日閲覧。
- ^ SMS. “静脈注射【ナース専科】”. ナース専科. 2023年10月3日閲覧。
- ^ “心停止の救急で使う薬”. 中外医学社. 2023年11月23日閲覧。
- ^ a b 大森 智史「薬語図鑑-基礎薬学用語を現場で使える知識に訳してみました 第2部 臨床現場で見聞きする用語編 71 フラッシュ・ロック -フラッシュやロックに用いるのは生食? ヘパリン?」『薬局』第74巻、2023年、268頁、doi:10.15104/ph.2023040129。
- ^ a b 日本国語大辞典,デジタル大辞泉,日本大百科全書(ニッポニカ),世界大百科事典内言及, 精選版. “点滴注射(てんてきちゅうしゃ)とは? 意味や使い方”. コトバンク. 2023年11月22日閲覧。
- ^ エクスメディオ. “ヒポクラ × マイナビ”. ヒポクラ × マイナビ. 2023年12月10日閲覧。
- ^ a b 字通,世界大百科事典内言及, 精選版 日本国語大辞典,デジタル大辞泉,百科事典マイペディア,普及版. “点滴(てんてき)とは? 意味や使い方”. コトバンク. 2023年12月10日閲覧。
- ^ a b Dhaese, Sofie; Heffernan, Aaron; Liu, David; Abdul-Aziz, Mohd Hafiz; Stove, Veronique; Tam, Vincent H. et al. (25 July 2020). “Prolonged Versus Intermittent Infusion of β-Lactam Antibiotics: A Systematic Review and Meta-Regression of Bacterial Killing in Preclinical Infection Models”. Clinical Pharmacokinetics 59 (10): 1237–1250. doi:10.1007/s40262-020-00919-6. PMID 32710435.
- ^ Chan, Jeffrey Shi Kai; Kot, Thompson KA Ming; Ng, Marcus; Harky, Amer (November 2019). “Continuous Infusion Versus Intermittent Boluses of Furosemide in Acute Heart Failure: A Systematic Review and Meta-Analysis”. Journal of Cardiac Failure 26 (9): 786–793. doi:10.1016/j.cardfail.2019.11.013. PMID 31730917.
- ^ a b c Elbarbry, Fawzy (June 2018). “Vancomycin Dosing and Monitoring: Critical Evaluation of the Current Practice”. European Journal of Drug Metabolism and Pharmacokinetics 43 (3): 259–268. doi:10.1007/s13318-017-0456-4. PMID 29260505.
- ^ a b “CIV” (英語). allie.dbcls.jp. 2023年12月10日閲覧。
- ^ “はじめに”. 神奈川こどもNICU 早産児の育児応援サイト. 2023年12月9日閲覧。
- ^ SMS. “第3回 小児の輸液管理|目的、穿刺部位、挿入部位の固定ポイント、注意点”. ナース専科. 2023年12月9日閲覧。
- ^ a b 斉藤沙織, 城丸瑞恵「カテコラミン製剤のシリンジ交換に関する研究動向」『日本臨床救急医学会雑誌』第16巻第4号、日本臨床救急医学会、2013年、551-556頁、CRID 1390282680487979648、doi:10.11240/jsem.16.551、ISSN 13450581。
- ^ “[2 Broviacカテーテル,Hickmanカテーテル | ニュートリー株式会社]”. www.nutri.co.jp. 2023年11月23日閲覧。
- ^ “[3 完全皮下埋め込み式カテーテル(CVポート) | ニュートリー株式会社]”. www.nutri.co.jp. 2023年11月23日閲覧。
- ^ Roberts, James R.; Hedges, Jerris R. (2013). Roberts and Hedges' Clinical Procedures in Emergency Medicine E-Book (6th ed.). Elsevier Health Sciences. p. 349. ISBN 9781455748594
- ^ Rivera, AM; Strauss, KW; van Zundert, A; Mortier, E (2005). “The history of peripheral intravenous catheters: how little plastic tubes revolutionized medicine.”. Acta Anaesthesiologica Belgica 56 (3): 271–82. PMID 16265830.
- ^ a b Marino, Paul L.「2. Central Venous Access」『Marino's the ICU book』(Fourth)LWW、Philadelphia、2014年、17-22 頁。ISBN 978-1451121186。
- ^ a b c d Sandrucci, Sergio、Mussa, Baudolino 編「Chapter 1,5,6」『Peripherally inserted central venous catheters』Springer、Milan、5 July 2014。ISBN 978-88-470-5665-7。
- ^ Agarwal, Anil K.; Haddad, Nabil; Boubes, Khaled (November 2019). “Avoiding problems in tunneled dialysis catheter placement”. Seminars in Dialysis 32 (6): 535–540. doi:10.1111/sdi.12845. PMID 31710156.
- ^ Kowalak 2009, p. 368.
- ^ Roca-Tey, Ramon (March 2016). “Permanent Arteriovenous Fistula or Catheter Dialysis for Heart Failure Patients”. The Journal of Vascular Access 17 (1_suppl): S23–S29. doi:10.5301/jva.5000511. PMID 26951899.
- ^ a b c d Kowalak 2009, p. 381.
- ^ a b “PORT-A-CATH FACT SHEET”. National MPS Society. 2023年12月7日閲覧。
- ^ “承認番号 21800BZZ10076000 機械器具74 医薬品注入 高度管理医療機器 * 体内植込み用カテーテル * JMDN コード 70384000 IV カテーテル”. 2023年12月8日閲覧。
- ^ Li, Guanhua; Zhang, Yu; Ma, Hongmin; Zheng, Junmeng (3 July 2019). “Arm port vs chest port: a systematic review and meta-analysis”. Cancer Management and Research 11: 6099–6112. doi:10.2147/CMAR.S205988. PMC 6613605. PMID 31308748.
- ^ a b 北村正樹「薬剤の剤形と投与経路」『耳鼻咽喉科展望』第45巻第5号、耳鼻咽喉科展望会、2002年、381-384頁、CRID 1390282679927092096、doi:10.11453/orltokyo1958.45.381、ISSN 0386-9687。
- ^ “輸液の種類 – 輸液製剤協議会”. www.yueki.com. 2023年11月23日閲覧。
- ^ a b c d Miller 2007, pp. 1403–1406.
- ^ “What Are Colloids and Why Are They Important?”. THE SCIENCE TIMES. 2023年12月6日閲覧。
- ^ a b c “An Update on Intravenous Fluids”. Medscape. WebMD. 25 August 2020閲覧。
- ^ a b 飯野 2013, pp. 14–15.
- ^ Singh, Shashank; Kerndt, Connor C.; Davis, David (2023), Ringer's Lactate, StatPearls Publishing, PMID 29763209 2023年12月7日閲覧。
- ^ 飯野 2013, p. 62.
- ^ 飯野 2013, pp. 62–63.
- ^ Fujii, Tomoko; Udy, Andrew; Licari, Elisa; Romero, Lorena; Bellomo, Rinaldo (June 2019). “Sodium bicarbonate therapy for critically ill patients with metabolic acidosis: A scoping and a systematic review”. Journal of Critical Care 51: 184–191. doi:10.1016/j.jcrc.2019.02.027. PMID 30852347.
- ^ a b Flynn, Edward (2007). “Pharmacokinetic Parameters”. xPharm: The Comprehensive Pharmacology Reference. Elsevier. pp. 1–3. doi:10.1016/b978-008055232-3.60034-0. ISBN 978-0-08-055232-3
- ^ “混注 – 輸液製剤協議会”. www.yueki.com. 2023年12月7日閲覧。
- ^ “What is an IV Vitamin Therapy? A Complete Guide by Nepenthe” (英語). 2022年9月2日閲覧。
- ^ Peacock, W. Frank; Hilleman, Daniel E.; Levy, Phillip D.; Rhoney, Denise H.; Varon, Joseph (July 2012). “A systematic review of nicardipine vs labetalol for the management of hypertensive crises”. The American Journal of Emergency Medicine 30 (6): 981–993. doi:10.1016/j.ajem.2011.06.040. PMID 21908132.
- ^ Vardas, Panos E.; Kochiadakis, George E. (September 2003). “Amiodarone for the Restoration of Sinus Rhythm in Patients with Atrial Fibrillation”. Cardiac Electrophysiology Review 7 (3): 297–299. doi:10.1023/B:CEPR.0000012400.34597.00. PMID 14739732.
- ^ Álvarez, Rocío; López Cortés, Luis E.; Molina, José; Cisneros, José M.; Pachón, Jerónimo (May 2016). “Optimizing the Clinical Use of Vancomycin”. Antimicrobial Agents and Chemotherapy 60 (5): 2601–2609. doi:10.1128/AAC.03147-14. PMC 4862470. PMID 26856841.
- ^ Innovation, Beyond Health|ビヨンドヘルス 健康・医療 Disruptive (2019年10月30日). “インスリンなどの注射薬を経口薬に置きかえる新技術”. Beyond Health|ビヨンドヘルス 健康・医療 Disruptive Innovation. 2023年12月8日閲覧。
- ^ Doyle, GR; McCutcheon, JA (13 November 2015). “7.5”. Clinical Procedures for Safer Patient Care. Victoria, BC: BCcampus
- ^ C, Dr (2022年8月24日). “Intravenous Rehydration: Risks, Benefits, And Uses” (英語). Meds News – Health & Medicine Information. 2022年8月24日閲覧。
- ^ Boles Ponto, Laura L.; Schoenwald, Ronald D. (1 May 1990). “Furosemide (Frusemide) A Pharmacokinetic/Pharmacodynamic Review (Part I)”. Clinical Pharmacokinetics 18 (5): 381–408. doi:10.2165/00003088-199018050-00004. PMID 2185908.
- ^ “小児における脱水 - 19. 小児科”. MSDマニュアル プロフェッショナル版. 2023年12月10日閲覧。
- ^ “経口補液 - 19. 小児科”. MSDマニュアル プロフェッショナル版. 2023年12月10日閲覧。
- ^ Wetzstein, GA (March 2000). “Intravenous to oral (iv:po) anti-infective conversion therapy.”. Cancer Control 7 (2): 170–6. doi:10.1177/107327480000700211. PMID 10783821.
- ^ Patel, P; Leeder, JS; Piquette-Miller, M; Dupuis, LL (October 2017). “Aprepitant and fosaprepitant drug interactions: a systematic review.”. British Journal of Clinical Pharmacology 83 (10): 2148–2162. doi:10.1111/bcp.13322. PMC 5595939. PMID 28470980.
- ^ “Blood Transfusion | National Heart, Lung, and Blood Institute (NHLBI)”. www.nhlbi.nih.gov. 2019年6月16日閲覧。
- ^ Avery, Pascale; Morton, Sarah; Tucker, Harriet; Green, Laura; Weaver, Anne; Davenport, Ross (June 2020). “Whole blood transfusion versus component therapy in adult trauma patients with acute major haemorrhage”. Emergency Medicine Journal 37 (6): 370–378. doi:10.1136/emermed-2019-209040. PMID 32376677.
- ^ “人工血液について Q10 | 日本人工臓器学会”. 2023年11月23日閲覧。
- ^ “Q7. 血液は人工的に造れないの?|東海北陸ブロック血液センター|日本赤十字社”. 東海北陸ブロック血液センター. 2023年11月23日閲覧。
- ^ “次世代医療の切り札となる「人工血液」 中央大学・小松晃之研究室|SDGs@大学|朝日新聞EduA”. www.asahi.com. 2023年11月23日閲覧。
- ^ Halter, Jeffrey B.; Ouslander, Joseph G.; Studenski, Stephanie; High, Kevin P.; Asthana, Sanjay; Supiano, Mark A. et al. (23 December 2016). “Chapter 35”. In Edmonson, Karen G.; Davis, Kim J.. Hazzard's geriatric medicine and gerontology (Seventh ed.). New York: McGraw Hill. ISBN 978-0-07-183345-5
- ^ Runge, VM; Ai, T; Hao, D; Hu, X (December 2011). “The developmental history of the gadolinium chelates as intravenous contrast media for magnetic resonance.”. Investigative Radiology 46 (12): 807–16. doi:10.1097/RLI.0b013e318237913b. PMID 22094366.
- ^ Rawson, JV; Pelletier, AL (1 September 2013). “When to Order a Contrast-Enhanced CT.”. American Family Physician 88 (5): 312–6. PMID 24010394.
- ^ a b c “IV nutrition risks becoming the norm for athletes, despite no evidence it works | BMJ” (英語). 2023年12月3日閲覧。
- ^ a b c “IV Infusion: Explanatory Note”. U.S. Anti-Doping Agency (USADA) (5 January 2018). 24 July 2018閲覧。
- ^ Press Association (1 August 2018). “Samir Nasri's doping ban extended from six to 18 months after appeal by Uefa” (英語). The Guardian 2 August 2018閲覧。
- ^ Caron E (23 July 2018). "Ryan Lochte suspended 14 months for anti-doping violation". Sports Illustrated (英語). 2018年7月24日閲覧。
- ^ “マイヤーズカクテル(ビタミン・ミネラル点滴) | 点滴療法研究会”. 2023年10月3日閲覧。
- ^ a b c “The Party Girl Drip”. Elle (23 April 2014). 24 July 2018閲覧。
- ^ Flannery, Alexander H.; Adkins, David A.; Cook, Aaron M. (August 2016). “Unpeeling the Evidence for the Banana Bag: Evidence-Based Recommendations for the Management of Alcohol-Associated Vitamin and Electrolyte Deficiencies in the ICU”. Critical Care Medicine 44 (8): 1545–1552. doi:10.1097/CCM.0000000000001659. PMID 27002274.
- ^ Jeffrey E Kelsey; D Jeffrey Newport & Charles B Nemeroff (2006). “Alcohol Use Disorders”. Principles of Psychopharmacology for Mental Health Professionals. Wiley-Interscience. pp. 196–197. ISBN 978-0-471-79462-2
- ^ “A closer look at vitamin injections | Science-Based Medicine” (英語). sciencebasedmedicine.org (2013年5月24日). 2023年10月3日閲覧。
- ^ a b Jiha Ham (March 20, 2015). “A Life Upended After an IV Glucose Treatment Popular Among Asian Immigrants”. The New York Times March 21, 2015閲覧. "Although many doctors warn Asian immigrants in New York that the effects of injecting glucose differ little from drinking sugary water, many Asians, especially of older generations, still use the intravenous solution. In their homelands, it is commonly prescribed by doctors as a method to cure colds, fevers and sometimes an upset stomach."
- ^ “医療用医薬品 : リンゲル (商品詳細情報)”. www.kegg.jp. 2023年11月23日閲覧。
- ^ Han, Y; Yan, W; Zheng, Y; Khan, MZ; Yuan, K; Lu, L (11 November 2019). “The rising crisis of illicit fentanyl use, overdose, and potential therapeutic strategies.”. Translational Psychiatry 9 (1): 282. doi:10.1038/s41398-019-0625-0. PMC 6848196. PMID 31712552.
- ^ Cooper, Edward; Guillaumin, Julien; Yaxley, Page; Her, Jiwoong; Young, Anda (2022). Small Animal Fluid Therapy. CABI (Centre for Agriculture and Bioscience International). doi:10.1079/9781789243406.0000. ISBN 978-1-78924-338-3. ISBN 978-1-78924-339-0. ISBN 978-1-78924-340-6
- ^ Kowalak 2009, pp. 344-348 .
- ^ “Vapocoolants (cold spray) for pain treatment during intravenous cannulation”. The Cochrane Database of Systematic Reviews 2016 (4): CD009484. (April 2016). doi:10.1002/14651858.CD009484.pub2. PMC 8666144. PMID 27113639.
- ^ a b “安全な中心静脈カテーテル挿入・管理のためのプラクティカルガイド 2017”. 日本麻酔科学会. 2023年11月23日閲覧。
- ^ a b c d e Kowalak 2009, pp. 355–359.
- ^ Cooke, Marie; Ullman, Amanda J.; Ray-Barruel, Gillian; Wallis, Marianne; Corley, Amanda; Rickard, Claire M. (2018-02-28). “Not "just" an intravenous line: Consumer perspectives on peripheral intravenous cannulation (PIVC). An international cross-sectional survey of 25 countries” (英語). PLOS ONE 13 (2): e0193436. doi:10.1371/journal.pone.0193436. ISSN 1932-6203. PMC PMC5831386. PMID 29489908.
- ^ a b American College of Emergency Physicians, “Five Things Physicians and Patients Should Question”, Choosing Wisely: an initiative of the ABIM Foundation (American College of Emergency Physicians), オリジナルのMarch 7, 2014時点におけるアーカイブ。 January 24, 2014閲覧。
- ^ “Oral versus intravenous rehydration for treating dehydration due to gastroenteritis in children”. The Cochrane Database of Systematic Reviews 2006 (3): CD004390. (July 2006). doi:10.1002/14651858.CD004390.pub2. PMC 6532593. PMID 16856044.
- ^ Heng, Shu Yun; Yap, Robert Tze-Jin; Tie, Joyce; McGrouther, Duncan Angus (April 2020). “Peripheral Vein Thrombophlebitis in the Upper Extremity: A Systematic Review of a Frequent and Important Problem”. The American Journal of Medicine 133 (4): 473–484.e3. doi:10.1016/j.amjmed.2019.08.054. PMID 31606488.
- ^ a b c d e f Kowalak 2009, pp. 358, 373 .
- ^ Kowalak 2009, p. 355,358.
- ^ “Clinically-indicated replacement versus routine replacement of peripheral venous catheters”. The Cochrane Database of Systematic Reviews 1 (1): CD007798. (23 January 2019). doi:10.1002/14651858.CD007798.pub5. ISSN 1469-493X. PMC 6353131. PMID 30671926.
- ^ “Guidelines for the prevention of intravascular catheter-related infections”. Clinical Infectious Diseases 52 (9): e162-93. (May 2011). doi:10.1093/cid/cir257. PMC 3106269. PMID 21460264.
- ^ Jaffe, Richard B. (July 1983). “Cardiac and vascular involvement in drug abuse”. Seminars in Roentgenology 18 (3): 207–212. doi:10.1016/0037-198x(83)90024-x. PMID 6137064.
- ^ Lv, Luyu; Zhang, Jiaqian (May 2020). “The incidence and risk of infusion phlebitis with peripheral intravenous catheters: A meta-analysis”. The Journal of Vascular Access 21 (3): 342–349. doi:10.1177/1129729819877323. PMID 31547791.
- ^ Mihala, G; Ray-Barruel, G; Chopra, V; Webster, J; Wallis, M; Marsh, N et al. (2018). “Phlebitis Signs and Symptoms With Peripheral Intravenous Catheters: Incidence and Correlation Study.”. Journal of Infusion Nursing 41 (4): 260–263. doi:10.1097/NAN.0000000000000288. PMID 29958263.
- ^ Reynolds, PM; MacLaren, R; Mueller, SW; Fish, DN; Kiser, TH (June 2014). “Management of extravasation injuries: a focused evaluation of noncytotoxic medications.”. Pharmacotherapy 34 (6): 617–32. doi:10.1002/phar.1396. PMID 24420913.
- ^ “The rate of adverse events during IV conscious sedation”. General Dentistry 60 (5): e341-4. (2012). PMID 23032244.
- ^ “Infiltration and extravasation”. The American Journal of Nursing 107 (8): 64–72. (August 2007). doi:10.1097/01.NAJ.0000282299.03441.c7. PMID 17667395.
- ^ Campbell, Gillian; Alderson, Phil; Smith, Andrew F; Warttig, Sheryl (13 April 2015). “Warming of intravenous and irrigation fluids for preventing inadvertent perioperative hypothermia”. Cochrane Database of Systematic Reviews 2015 (4): CD009891. doi:10.1002/14651858.CD009891.pub2. PMC 6769178. PMID 25866139.
- ^ Wang, W (25 July 2015). “Tolerability of hypertonic injectables.”. International Journal of Pharmaceutics 490 (1–2): 308–15. doi:10.1016/j.ijpharm.2015.05.069. PMID 26027488.
- ^ 稲田, 英一「産科危機的出血への対応」『日本臨床麻酔学会誌』第38巻第5号、2018年、712–717頁、doi:10.2199/jjsca.38.712。
- ^ “急性輸液反応:バイオキーワード集|実験医学online:羊土社”. www.yodosha.co.jp. 2023年10月3日閲覧。
- ^ Bylsma, Lauren C.; Dean, Rebecca; Lowe, Kimberly; Sangaré, Laura; Alexander, Dominik D.; Fryzek, Jon P. (September 2019). “The incidence of infusion reactions associated with monoclonal antibody drugs targeting the epidermal growth factor receptor in metastatic colorectal cancer patients: A systematic literature review and meta‐analysis of patient and study characteristics”. Cancer Medicine 8 (12): 5800–5809. doi:10.1002/cam4.2413. PMC 6745824. PMID 31376243.
- ^ Rombouts, Maurien D.; Swart, Eleonora L.; Eertwegh, Alfons J. M. Van Den; Crul, Mirjam (2020-03-01). “Systematic Review on Infusion Reactions to and Infusion Rate of Monoclonal Antibodies Used in Cancer Treatment” (英語). Anticancer Research 40 (3): 1201–1218. doi:10.21873/anticanres.14062. ISSN 0250-7005. PMID 32132017.
- ^ a b c d e f g Millam, D. (1996). “The history of intravenous therapy”. Journal of Intravenous Nursing: The Official Publication of the Intravenous Nurses Society 19 (1): 5–14. ISSN 0896-5846. PMID 8708844.
- ^ a b c d Lindeboom, G. A. (1954). “The Story of a Blood Transfusion to a Pope”. Journal of the History of Medicine and Allied Sciences IX (4): 455–459. doi:10.1093/jhmas/IX.4.455. PMID 13212030.
- ^ Duffin, Jacalyn『History of medicine: a scandalously short introduction』(2nd)University of Toronto Press、Toronto [Ont.]、2010年、198–199頁。ISBN 9780802098252。
- ^ a b Dagnino, Jorge (2009-10-01). “Wren, Boyle, and the Origins of Intravenous Injections and the Royal Society of London”. Anesthesiology 111 (4): 923–924. doi:10.1097/aln.0b013e3181b56163. ISSN 0003-3022.
- ^ a b Felts, John H. (2000-03-07). “Richard Lower: Anatomist and Physiologist” (英語). Annals of Internal Medicine 132 (5): 420. doi:10.7326/0003-4819-132-5-200003070-00023. ISSN 0003-4819.
- ^ a b c 飯野 2013, p. 4.
- ^ a b c Deschamps, Jack‐Yves; Roux, Françoise A.; Saï, Pierre; Gouin, Edouard (2005-03). “History of xenotransplantation” (英語). Xenotransplantation 12 (2): 91–109. doi:10.1111/j.1399-3089.2004.00199.x. ISSN 0908-665X.
- ^ MacGillivray, Neil (2009). “Dr Thomas Latta: the father of intravenous infusion therapy”. Journal of Infection Prevention 10 (Suppl. 1): 3–6. doi:10.1177/1757177409342141.
- ^ Blundell (1829-06). “OBSERVATIONS ON TRANSFUSION OF BLOOD.”. The Lancet 12 (302): 321–324. doi:10.1016/s0140-6736(02)92543-2. ISSN 0140-6736.
- ^ “ABO Incompatibility Reaction: Causes, Risk Factors & Symptoms” (英語). Healthline (2012年7月16日). 2023年12月8日閲覧。
- ^ “Justine Johnstone – Broadway Cast & Staff | IBDB”. www.ibdb.com. 2023年10月7日閲覧。
- ^ Hogner, Rich. (1895-06-27). “Intravenous, Medicated Injections According to Prof. Guido Baccelli's Method” (英語). The Boston Medical and Surgical Journal 132 (26): 636–640. doi:10.1056/NEJM189506271322602. ISSN 0096-6762.
- ^ Stanley, Autumn (1995). Mothers and daughters of invention: notes for a revised history of technology. Rutgers University Press. pp. 141–142. ISBN 978-0-8135-2197-8 2011年6月5日閲覧. "Wanger and colleagues had in effect invented the modern I.V.-drip method of drug delivery [...]"
- ^ Geggel, Laura (3 December 2012). “A Royal Spotlight on a Rare Condition”. The New York Times. 2023年9月13日閲覧。
- ^ a b c d e f Narr, Bradly J.; Southorn, Peter A. (1 October 2008). “The Massa or Rochester Plastic Needle” (英語). Mayo Clinic Proceedings 83 (10): 1165–1167. doi:10.4065/83.10.1165. ISSN 0025-6196. PMID 18828978 16 April 2019閲覧。.
- ^ a b “中心静脈栄養(TPN) | 輸液と栄養”. 大塚製薬工場. 2023年12月10日閲覧。
- ^ “抗がん剤について|化学療法サポート”. chemo-support.jp. 2023年12月10日閲覧。
- ^ a b Mueller, Richard L.; Sanborn, Timothy A. (1995-01-01). “The history of interventional cardiology: Cardiac catheterization, angioplasty, and related interventions” (英語). American Heart Journal 129 (1): 146–172. doi:10.1016/0002-8703(95)90055-1. ISSN 0002-8703.
- ^ “耳寄りな心臓の話(第5話)『わが身にカテーテルを通す』 |はあと文庫|心日本心臓財団刊行物|公益財団法人 日本心臓財団”. www.jhf.or.jp. 2023年4月13日閲覧。
- ^ Marino, Paul L. 著、稲田英一 訳『ICUブック』(第4版)メディカルサイエンス・インターナショナル、東京、2015年、3頁。ISBN 978-4-89592-831-1。OCLC 931498024。
- ^ Seldinger SI (1953). “Catheter replacement of the needle in percutaneous arteriography; a new technique”. Acta Radiologica 39 (5): 368–76. doi:10.3109/00016925309136722. PMID 13057644.
- ^ “小児を救った命の水~輸液療法と「ソリタ」‐T輸液開発の物語|お役立ちトピックス|医療関係の皆様|栄養ケア食品サイト|味の素株式会社”. www.ajinomoto.co.jp. 2023年12月7日閲覧。
- ^ 飯野 2013, p. 5.
- ^ “The history of peripheral intravenous catheters : How little plastic tubes revolutionized medicine”. Acta Anaesthesiol. Belg. 56 (3): 271–82. (2005). PMID 16265830.
- ^ a b “・看護師等による静脈注射の実施について(◆平成14年09月30日医政発第930002号)”. www.mhlw.go.jp. 2023年12月11日閲覧。
- ^ 小沼敦 (2007). “看護師の業務範囲についての一考察 ―静脈注射と産婦に対する内診を例に―”. レファレンス (平成19年9月号): 10.
- ^ 「看護師の静脈注射OK 厚労省」『朝日新聞』2002年7月25日、朝刊 3社会。
- ^ “Remove safely and replace if needed”. Australian Commission on Safety and Quality in Health Care. 2024年10月23日閲覧。
参考文献
編集- Kowalak, Jennifer P. (2009). Lippincott's nursing procedures. (5th ed.). Philadelphia: Lippincott Williams & Wilkins. ISBN 978-0781786898
- Paul L. Marino 著、稲田英一 訳『ICUブック』(第4版)メディカルサイエンスインターナショナル、2015年11月30日。ISBN 4895928314。
- Miller, Ronald 著、武田純三 訳『ミラー麻酔科学』メディカルサイエンスインターナショナル、2007年4月1日。ISBN 9784895924658。
- 飯野, 靖彦『一目で分かる輸液』(第3版)メディカル・サイエンス・インターナショナル、2013年5月30日。ISBN 9784895927475。
関連文献
編集- Marino, Paul L. (2014). Marino's the ICU book (Fourth ed.). Philadelphia: LWW. ISBN 978-1451121186
- Hankins, Judy (2001). Infusion theapy in clinical practice (2nd ed.). W.B.Saunders. ISBN 0-7216-8716-4
- Royal College of Nursing (2016). Standards for Infusion Therapy (4th ed.). Royal College of Nursing. ISBN 978-1-910672-70-9. オリジナルの2018-09-03時点におけるアーカイブ。
関連項目
編集- バクスターの公式
- ニードルレスコネクタ
- Rehydrex- 海外で販売されている血漿増量剤の一種
外部リンク
編集ウィキメディア・コモンズには、静脈注射に関するカテゴリがあります。
- 『点滴注射』 - コトバンク
- 『輸液』 - コトバンク
- 日本静脈経腸栄養学会 (JSPEN)