ボツリヌス症
この項目「ボツリヌス症」は翻訳されたばかりのものです。不自然あるいは曖昧な表現などが含まれる可能性があり、このままでは読みづらいかもしれません。(原文:en:Botulism08:25, 22 July 2021) 修正、加筆に協力し、現在の表現をより自然な表現にして下さる方を求めています。ノートページや履歴も参照してください。(2021年8月) |
ボツリヌス症(ボツリヌスしょう 英:botulism)は、ボツリヌス菌より産生された毒素によって引き起こされる神経と筋の麻痺性疾患であり[1][2]、生命に危険が及ぶ場合もある。この病気は、衰弱、視力のかすみ、倦怠感、発話不良から始まる。その後に腕、胸筋、脚の衰弱が続く場合がある。嘔吐、腹部の腫れ、下痢も起こる場合がある。この病気は通常、意識に影響を与えたり発熱を引き起こすことはない。
| ボツリヌス症 Botulism | |
|---|---|
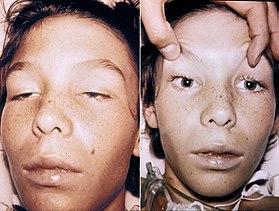 | |
| 14歳のボツリヌス症患者。眼筋が弱って眼瞼下垂症が見られたり(左)、瞳孔が開いて動かない(右)などの特徴がある。当人の意識は鮮明である。 | |
| 発音 | [ˈbɒtjʊlɪzəm] |
| 概要 | |
| 診療科 | 感染症、消化器学 |
| 症状 | 衰弱、視界不良、倦怠感、発話不良 |
| 発症時期 | 12-72時間 |
| 継続期間 | 様々 |
| 原因 | ボツリヌス菌 |
| 診断法 | ボツリヌス菌または同毒素の検知 |
| 鑑別 | 重症筋無力症、ギラン・バレー症候群、筋萎縮性側索硬化症、ランバート・イートン筋症候群 |
| 合併症 | 呼吸不全 |
| 予防 | 適切な食品調理、1歳未満の乳児に蜂蜜を与えない |
| 治療 | 抗毒素、抗生物質、人工呼吸器 |
| 予後 | ~7.5%で致死リスク |
| 分類および外部参照情報 | |
| Patient UK |
ボツリヌス症 Botulism |
ボツリヌス症は、複数経路で蔓延する可能性がある。原因となる芽胞は、土壌と水のどちらにも普遍的に存在する。酸素濃度が低くて一定温度の状態に晒されると、その芽胞がボツリヌス毒素を産生する。ボツリヌス食中毒(食餌性ボツリヌス症とも)[2] は、その毒素を含む食品を経口摂取した際に発生する[1]。乳児ボツリヌス症は、腸管内で芽胞が発芽して同毒素を放出した際に発症する[1]。これは通常、保護機構が発達しきっていない生後6ヶ月未満の小児でのみ起こる。創傷ボツリヌス症は、芽胞が傷口に入って酸素が存在しない場合に毒素を放出する。これは依存性薬物を注射する人々の間で最も頻繁に見られるが、日本での報告例は2021年3月までにゼロ件である[2]。ヒト同士でこの病気が直接感染することはない。患者の体内より毒素や細菌を検知することにより、ボツリヌス症だと確定診断される。
予防は主に適切な食品調理による。この毒素は85°C以上で5分超加熱すると破壊されるが、電子レンジによる加熱は有効ではない[2]。蜂蜜にはこの菌が含まれていることがあり、まだ腸内環境が整っていない生後1歳未満の小児に蜂蜜を与えてはならない[3]。治療には抗毒素を用いる。
自発呼吸機能が損なわれた患者には人工呼吸器が数ヶ月間必要になる場合もある。抗生物質が創傷ボツリヌス症に対して使用される場合もある。WHOの統計資料によれば、罹患者の5-10%が死亡する[4]。ボツリヌス症は人間以外に多くの動物でも発症する。ボツリヌスという言葉は、ソーセージを意味するラテン語"botulus"が由来である。
徴候と症状
編集ボツリヌス症の筋力低下は、脳神経より供給される筋肉(眼球運動を制御する12の神経群、咀嚼と嚥下を制御する顔筋)から始まるのが特徴である。そのため複視、眼瞼下垂症、表情の喪失、嚥下といった問題が生じる場合がある。随意筋への影響に加えて、自律神経障害も引き起こす可能性がある。これは口内乾燥症(唾液の産生減少が原因)、起立性低血圧(結果として立ちくらみと失神の危険性あり)、そして最終的には便秘(腸の蠕動減少が原因)を経験することになる[5]。また一部の毒素 (B型とE型) [注釈 1]は吐き気、嘔吐、発話障害なども引き起こす[5]。衰弱はやがて腕(肩から始まって前腕へと進行)や脚(太腿から足へ下がる)へと広がっていく[5]。
重度のボツリヌス症は呼吸筋の運動を低下させ、そのためガス交換に支障をきたす。これは呼吸困難として経験される場合もあるが、重度の時は吐き出されない二酸化炭素の蓄積とその結果起こる脳への抑制効果によって呼吸不全にまで至りかねない。これが処置されていなかった時には呼吸停止や死につながる場合もある[5]。
臨床医は多くの場合、球麻痺かつ下行性麻痺、発熱はない、意識も精神状態も清明、という古典的な三大観点からボツリヌス症の症状だと考える[6]。
乳児ボツリヌス症
編集乳児ボツリヌス症(フロッピーインファントとして言及されたりもする)は1976年に初めて認識され、米国で最も一般的なボツリヌス症の形態である。生後1年未満の乳児がこのボツリヌス症に罹りやすく、症例の90%以上が6ヶ月未満の乳児に起こる[7]。乳児ボツリヌス症は、ボツリヌス菌芽胞の摂取と、その後の小腸における定着の結果として発現する。腸内微生物叢(正常なフローラ)の組成がボツリヌス菌と戦って成長を阻害するのにまだ不十分であり、胆汁酸の濃度が高齢期のそれよりも低い場合、乳児の腸に菌が定着してしまう場合がある[8]。
芽胞の発芽はボツリヌス毒素を放出し、これが後に血流に吸収されて全身に取り込まれ、神経筋接合部でアセチルコリンの放出を遮断することによって麻痺を引き起こす。乳児ボツリヌス症の典型的な症状には、便秘、無気力、衰弱、摂食障害、おかしな泣き声などがあり、完全な下降性の弛緩性麻痺へと進行することが多い。便秘は乳児ボツリヌス症の最初の典型的な症状であるが、それは一般的に見落とされている[9]。
蜂蜜はボツリヌス菌芽胞を含む食物として知られており、乳児ボツリヌス症に繋がる。このため1歳未満の乳児に蜂蜜を与えてはならない[3][8]。ただし、乳児ボツリヌス症の多くの症例は自然環境から芽胞を取り込んだことで引き起こされたと考えられている。ボツリヌス菌は土壌中に普遍的に常在している細菌である。多くの乳児ボツリヌス症患者は、建設現場や土壌攪乱した地域付近で生活していたことが実証されている[10]。
乳児ボツリヌス症は、米国の50州のうち49州(ロードアイランド州は被害なし)で報告されており[7]、日本を含む5大陸26カ国でこの症例が確認されている[11]。
合併症
編集乳児ボツリヌス症は長期的な副疾患を伴わないが、院内感染による合併症を起こす可能性がある。
ボツリヌス症は呼吸不全のため死に至る可能性がある。ただし、対症療法の改善のため過去50年間でボツリヌス症で死亡した患者の割合は約50%から7%へと低下した[要出典]。重度のボツリヌス中毒患者は、時には数ヶ月に及ぶ人工呼吸器と集中的な医療介護を要する場合がある。退院後にリハビリ療法が必要な場合もある[12]。
原因
編集ボツリヌス菌は嫌気性生物のグラム陽性菌で、芽胞形成する桿菌である。ボツリヌス毒素は最も強力な既知の毒素の一つで、約1マイクログラムの吸入が人間にとって致死量となる[13]。この毒素には、体性神経系にある神経筋接合部のシナプス前膜から出る刺激神経伝達物質アセチルコリンの放出抑制を介して、神経機能を遮断する作用があり、これが麻痺を引き起こす[2]。重度のボツリヌス症は、胸筋を麻痺させることで呼吸不全を引き起こす可能性があり、これは呼吸停止にまで至りうる[14]。加えて、ムスカリン性神経シナプス前膜からのアセチルコリン放出が阻害される。これもまた上述の様々な自律神経徴候および症状を引き起こしうる。
全ての場合において、この病気はボツリヌス菌自体ではなく嫌気性条件に置かれた同菌より産生される「ボツリヌス毒素」によって引き起こされる。損傷のパターンは、最初に毒素が頻発刺激(脱分極)した神経に影響を与えるため発生する[15]。
ボツリヌス毒素による人体侵入のメカニズムには以下のものがある。
腸管での定着
編集西洋諸国における最も一般的な形態は乳児ボツリヌス症である。これは、生まれて間もない時期に小腸内の細菌として(ボツリヌス菌が)定着してしまった乳児に発生する。この菌がやがて毒素を生成し、それが血流に吸収される。生後1年未満に蜂蜜を摂取する行為が、乳児ボツリヌス症の危険要因だと認定されている[5]。これは症例全ての1/5を占める要因である。乳児ボツリヌス症の成人形態は「成人腸管定着ボツリヌス症」と呼ばれるが[1]、極めて稀である[5]
食物
編集保存が適切でない食品中の細菌から生成される毒素が、ボツリヌス食中毒の最も一般的な原因である。酸味や塩味を付けずに(酢酸やナトリウム濃度を高めずに)漬け込んだ魚(川魚の熟れ鮨)や、高すぎる温度で保管された燻製魚には、不適切に缶詰・ビン詰めされた食品と同様のリスクが生じる。
ボツリヌス食中毒は、低酸素状態でボツリヌス菌芽胞が発芽可能となった汚染済みの食物から生じる。これは通常、適切な塩味や酸味を使わず不適切に調製された自家製の缶詰・ビン詰め保存食品と発酵食品で発生する[16]。複数の人がしばしば同じ資源から食物を摂取することを考慮すると、複数の人が同時に罹患することは一般的である。症状は一般的に食後12-36時間後に現れるが、6時間以内から10日程で現れることもある[17]。
創傷
編集創傷ボツリヌス症は細菌による創傷汚染から生じ、やがて毒素を血流に分泌する。これは1990年代以降、静脈内への薬物使用者(特にブラック・タール・ヘロインを使用している人々や静脈ではないが皮膚にヘロインを注入する人々)でより一般的となっている[5]。(米国では)創傷ボツリヌス症が症例の29%を占める。一方、日本では2020年までに届出例が無い[2]。
吸入
編集ボツリヌス症の特殊な例は、実験室研究者による吸入後に記述されている[18]。
注射
編集ボツリヌス症の症状は、ボツリヌス毒素の注射部位から離れた部位で発生する場合がある[19]。これには、強度の喪失、視力のかすみ、声の変化、死に至りうる呼吸困難なども含まれる[19]。発症は注射後数時間から数週間で起こる可能性がある[19]。これは一般的に、化粧品の使用によるボツリヌス毒素の不適切な強さ、または運動障害の治療に使用される過剰用量が原因でのみ発生する[5]。2008年の報告書を受けて、FDAはこれらの懸念を黒枠警告 (Boxed warning) にして追加した[20]。
メカニズム
編集この毒素は、ノストリジウム属のボツリヌス菌によって嫌気性条件(酸素がない場合)下で産生されるタンパク質ボツリヌス毒素である。
ボツリヌス菌は、亜末端の芽胞を形成する大型の嫌気性グラム陽性菌である[21]。
血清学的にはAからHの大文字で示される8つの細菌変種がある。これら毒素はいずれも同じように振る舞い、似たような症状を生み出す。運動神経末端ではアセチルコリン放出を阻害されて、弛緩性麻痺、視力障害、眼瞼下垂、嘔吐、下痢または便秘、痙攣、呼吸困難を引き起こす。
ボツリヌス毒素は8種類の神経毒(A・B・C[C1・C2]・D・E・F・G型)に分類され、抗原的かつ血清的に区別できるが構造的には類似している。ヒトボツリヌス症は主にA・B・E型および(稀に)F型で引き起こされる。C・D型はヒト以外の動物でのみ毒性を引き起こす[22]
2013年10月、科学者たちは40年ぶりにボツリヌス症の新たな神経毒H型を発見したとのニュースを発表した。しかしその後の研究では、H型がFとAの各部分で構成されたキメラ毒素であることが示された[23]。
一部の型は特徴的な腐敗臭を生成し、肉を消化する(A型、一部のB型、F型)。これらはタンパク質分解性と言われる。E型と一部のB、C、D、F型は非タンパク質分解性で、それらに関連する強烈臭がないため検出できないこともある[21]。
この細菌はストレスを受けている時に不活性の芽胞を発症する。彼らの自然の生息地は土壌中であったり小川・湖・沿岸・海洋などの底に堆積する沈泥であり、一部の菌は哺乳類(例えば、馬、牛、人間)の腸管に自然常在していて、その排泄物に存在する。芽胞は何年もの間、不活性な形で生存していられる[24]。
毒素は、芽胞の成長にとって環境条件が好ましい時にこの細菌から産生されるが、毒素タンパク質を指定する遺伝子は、実際には細菌に感染するウイルスやファージによって運ばれる。残念ながら、細菌内のファージ感染および複製を制御する自然要因については殆ど知られていない[25]。
この芽胞は、活性を得て毒素を産生するのに、温かい温度、タンパク質源、嫌気性環境、水分を必要とする。野生では、植生と無脊椎動物の分解に温かい温度が組み合わさるとボツリヌス菌にとって理想的な条件となり、鳥や動物の餌に影響を与える可能性がある。ボツリヌス芽胞は沸騰によって死滅しないが、芽胞からボツリヌス毒素を産生するには特別かつ滅多に得られない条件(常温で空気がなく、低塩、低酸、低糖という環境を含む)が必要であるため、ボツリヌス症は稀である[26]。
ボツリヌス症は、運動ニューロンと筋肉細胞の間の通信を担当する神経伝達物質アセチルコリンの放出を神経系内で阻害する。全てのボツリヌス症の症状が麻痺をもたらし、これは典型的には顔筋から始まって手足に向かって広がる[5]。重症になるとボツリヌス症は呼吸筋の麻痺を引き起こし、呼吸不全を引き起こす。この生命にかかわる合併症に照らして、ボツリヌス症が疑われる症例は全て医療緊急事態として扱われ、公衆衛生当局は通常その感染源を特定し、さらなる症例が発生するのを防ぐための措置を講じる[5]。
ボツリヌス毒素A型、C型、E型はSNAP25を切断し、最終的に麻痺を引き起こす。
診断
編集乳児のボツリヌス症については、徴候や症状の診断を行う必要がある。診断の確定は、マウスの生物学的毒性試験を含めた便や浣腸標本の検査を用いて行われる。
病歴と身体検査がボツリヌス症を示唆する人達の中には、これらの手がかりが診断できるほど十分ではないものも多い。ギランバレー症候群、脳卒中、重症筋無力症といった別の疾患がボツリヌス症と同様に見えることがあり、これらを排除するために特別な検査が必要となる場合もある。検査としては、神経画像検査、脳脊髄液検査、神経伝導検査(筋電図)、重症筋無力症を調べるエドロホニウム塩化物(テンシロン)試験などが含まれる。ボツリヌス毒素が食物、胃や腸の内容物、嘔吐物や便で同定された場合、確定診断を下すことが可能になる。この毒素は急性期の症例だと血液中に時折見られる。ボツリヌス毒素は、酵素結合免疫吸着測定 (ELISA) 、電気化学発光 (ECL) 試験、マウスでの接種試験や摂食試験を含む様々な技法で検知可能である。この毒素はマウスでの中和試験で分類可能である。生体内生成毒素中毒のボツリヌス症では、その有機体が組織から培養されることがある。卵黄培地では、一般的に毒素産生コロニーの表面が虹色に見える[27]。
予防
編集細菌の栄養形態は煮沸によって破壊されるが[28][29]、芽胞自体は通常気圧の沸点で死滅することはなく、自由に成長して条件が整った時に毒素を生成する[30][31]。
乳児ボツリヌス症の推奨予防策は、生後12ヶ月未満の乳児に蜂蜜(しばしばボツリヌス芽胞が存在する)を与えないことである。一歳以降の小児および成人では、通常腸内細菌がボツリヌス菌の増殖を抑制する[32]。
市販の缶詰やレトルトパウチ食品には、120°Cで4分間以上のボツリヌス加熱殺菌が行われており[33]、ボツリヌス症を引き起こすことは稀である[注釈 2]。米国だと、ボツリヌス食中毒は症例の約15%に過ぎない最も珍しい形態で[34] 、酸含有量が低い食品(ニンジンジュース、アスパラガス、グリーンビーンズ、ビーツ、トウモロコシなど)の自家製缶詰・ビン詰め食品から生じることが多い。 日本では、魚を発酵させた自家製の飯寿司による食中毒が1997年頃まで多かったが、自家製が減るにつれて飯寿司からのボツリヌス食中毒もほとんど報告されなくなった[33]。
他には、さらに稀な感染源(米国では約10年おき)[34]としては、酸味を付けず油漬けしたニンニクとハーブ[35]、トウガラシ、アルミ箔で包んでおいた焼きジャガイモやトマト[34]、自家製で缶詰・ビン詰めした発酵魚がある。
家庭で食物を缶詰・ビン詰めしたり保存する場合は、衛生、圧力、温度、冷凍、保管に注意するべきである。家庭での保管では、リンゴ、梨、核果、ベリー類など酸性の果物のみをビン詰めするべきである。熱帯原産のフルーツやトマトは酸味が低いのでビン詰めする前に酸味を加える必要がある[36]。
低酸性食品はpH値が4.6以上のもので、赤身の肉、魚介類、家禽、牛乳、(トマト以外の)生野菜全てが含まれる。低酸性食品と酸性食品の混合物の大半は、pH値が4.6以上である(酸性化に十分なレモン汁、クエン酸、酢がレシピに入っている場合を除く)。酸性食品のpH値は4.6以下であり、果物、ピクルス、ザワークラウト、ジャム、ゼリー、マーマレード、フルーツバターなどが含まれる[37]。トマトは一般に酸性食品と見なされているが、一部のものは現在pH値が4.6を僅かに上回っている。これはイチジクも同様である。そのため、これらを酸性食品として缶詰にする場合、レモン汁またはクエン酸でpH4.6以下に酸性化する必要がある。適切に酸性化されたトマトとイチジクは酸性食品であり、煮沸缶で安全に処理することができる[37]。
生のニンニクやハーブを漬けてある油は、酸性化させて冷蔵する必要がある。アルミホイルで包み焼きしたジャガイモは、提供ないし冷蔵するまで温度を保つ必要がある。ボツリヌス毒素は高温で破壊されるため、自家製の缶詰・ビン詰め食品は食べる前に10分間煮るのが最良策である[38]。細菌が増殖している食品を詰めた金属缶は、細菌の増殖によるガス産生のため外側に膨らむ可能性があり、そうした缶は破棄するべきである[39]。
熱処理された後、気密性がある筈なのにそうでない兆候が見られる食品容器(例えば錆や物理的損傷による穿孔がある金属缶など)は廃棄するべきである。ボツリヌス菌のみに汚染された缶詰食品は、容器や食品に視覚的な違和感を起こさない場合がある。製造における十分な熱処理の保証およびそれ以降に汚染ルートが無いこと(食品のトレーサビリティ)だけが食品安全の指標として使用されるべきである。
ハム、ベーコン、ソーセージなどの加工肉に亜硝酸塩や硝酸塩を添加すると、ボツリヌス菌の成長および毒素産生が減少する。[40]
ワクチン
編集ワクチンは開発中ながら欠点があり、場合によっては危険な生来の活動に戻りかねないという懸念がある[4]。2017年時点で、より良いワクチンを開発する研究は実施されていたが、米国FDAは抗ボツリヌス症ワクチンを承認しなかった[41][42]。
治療
編集ボツリヌス症は一般的にボツリヌスの抗毒素と対症療法で治療される[4]。
ボツリヌス症の対症療法には、呼吸機能の監視が含まれる。麻痺による呼吸不全は、2-8週間の機械換気に加えて集中的な医療と介護を必要とする場合がある。その後、麻痺は一般的に新しい神経筋接続が形成されるにつれて改善する[43]。
一部の腹部症例では、 医師が嘔吐を誘発させたり浣腸を用いて消化管にまだ残っている汚染食品を取り除こうとする場合がある。創傷は通常外科的に治療され、毒素産生細菌の供給源を除去する[44]。
抗毒素
編集ボツリヌス症の抗毒素は、受動免疫によって循環系のボツリヌス毒素を中和する抗体で構成されている[45]。これは、更なる毒素が神経筋接合部に働きかけるのを防いでくれるが、既に罹患した麻痺を回復させることはない[45]。
成人では、ボツリヌス毒素のA、B、E型に対抗するよう作られた抗体を含む3価の抗毒素が最も一般的に使用される。しかし、2013年に7価のボツリヌス抗毒素が開発され、米国FDAによって承認された[14][46]。 乳児では、乳児が血清病を発症したり馬由来タンパク質に対する持続的な過敏症を起こす恐れがあり、馬由来の抗毒素が使われない場合もある[47]。これを打開するため、ヒト由来の抗毒素が開発されて、2003年に乳児ボツリヌス症の治療用として米国FDAに承認された[48]。このヒト由来の抗毒素は、乳児ボツリヌス症の治療に対して安全かつ効果的であることが示されている[48][49]。ただし、乳児に対する馬由来抗毒素の危険性は明確に確立されておらず、馬由来の抗毒素が乳児ボツリヌス症の治療に安全かつ効果的であることを示した研究もある[47]。
3価(A・B・E)ボツリヌス抗毒素は、抗体全てが馬由来である。米国では、この抗毒素がCDCを介して地元の保健局から入手可能である。第2の抗毒素は、7価(A・B・C・D・E・F・G)ボツリヌス抗毒素は「脱」馬のIgG抗体に由来する。この免疫原性の少ない抗毒素は、禁忌でない限り既知のボツリヌス症のあらゆる菌株に対して有効である[50]。
予後
編集ボツリヌス症によって引き起こされる麻痺は2-8週間持続し、この期間は対処療法と人工呼吸器が生命維持するのに必要な場合がある[43]。ボツリヌス症では罹患者の5-10%が落命する[4]。ただし、ボツリヌス症を放置した場合は40-50%の症例で死亡してしまう[49]。
乳児ボツリヌス症は一般に長期的な副疾患を持たないが、治療関連の有害事象によって合併症になる可能性がある。入院中の乳児の死亡事案は2%未満である[51]
疫学
編集世界的にボツリヌス症はかなり稀であり[4]、年間約1000例である[52]。
アメリカ合衆国
編集米国では毎年平均145例が報告されている。このうち約65%が乳児ボツリヌス症、20%が創傷ボツリヌス症、15%が食中毒である[53] 。乳児ボツリヌス症は主に散発的で流行感染との関連はないとされるが、地理的に大きな偏りがある。例えば1974年から1996年にかけて、米国で報告された乳児ボツリヌス症全症例の47%がカリフォルニア州で発生した[53]。
1990年から2000年にかけて、米国疾病管理予防センター(CDC)は自国における160件のボツリヌス症事案から263例の食中毒個別症状を報告し、その死亡率は4%だった。アラスカでは39%(58件・103例)が発生し、いずれも伝統的なアラスカ先住民の食品に起因するものだった。下位49州では、自家製の缶詰・ビン詰め食品が70事案(約69%)に関与しており、アスパラガスの保存が最多原因だった。2つのレストランが関わる突発事案では25人が罹患した。 年間症例数の中央値は23 (範囲17-43)で、年間事案数の中央値は14 (範囲9-24)だった。アラスカ州、アイダホ州、ワシントン州、オレゴン州で最も多く発生した。他の州はいずれも1000万人あたり1例以下の発生率だった[54]
近年、ボツリヌス食中毒と乳児ボツリヌス症の症例数はほとんど変化していないが、創傷ボツリヌス症は特にカリフォルニア州でブラックタールヘロインの使用による増加が見られる[55]。
ボツリヌス症の抗毒素や米国内の症例に関する全データは、米国疾病管理予防センターによって毎年記録されており、同ウェブサイトに掲載される[53]。
イギリス
編集英国で記録された最大のボツリヌス食中毒は1989年6月に発生した。合計27人の患者が発病し、うち1人が死亡した。患者のうち25人は症状が出る前の週にとあるブランドのヘーゼルナッツヨーグルトを食べていた。食い止める措置としては、関係する生産者によるヨーグルト生産の全停止、業者によるヨーグルト販売終了、ヘーゼルナッツ保存缶のリコール、あらゆるヘーゼルナッツヨーグルトの消費を避けるよう一般市民に注意喚起、などがあった[56]。
中華人民共和国
編集1958-1983年にかけて、中国では986件のボツリヌス症突発感染があり、罹患した4377人のうち548人が死亡した[57]。
察布査病
編集1949年の第二次国共内戦後、チャプチャル・シベ自治県西部にあるシベ郷でチャプチャル病(察布査病)と呼ばれる謎めいた疫病感染があることが判明した。その地方独特の風土病で、根本的な原因は長い間不明のままだった[58]。多くの死者が出て、その場所から一部の人々を強制退去させた[59]。
1958年、専門家チームが保健省から派遣されてこの事案を調査した。実施された流行感染調査で、この病気が主にA型ボツリヌス症であることが判明し[60]、幾つかの症例ではB型だった[58]。同チームはまた、ボツリヌスの供給源が現地の発酵穀物と豆と生肉食品であることを発見した[59]。地域住民間で発酵技術の向上を促進して、この病気を排除した。
カナダ
編集1985-2015年にかけて、カナダで91例のボツリヌス食中毒症が確認され、その85%がイヌイットのコミュニティ、特にブリティッシュコロンビア州のヌナビクとカナダ先住民で、伝統的に調理された海洋哺乳類や魚製品を食べることから発生した[61]。
ウクライナ
編集2017年、ウクライナでボツリヌス症が70例あり、8人が死亡した。前年は115例で12人死亡した。ほとんどの場合、干し魚や一般的な現地の飲み物のおつまみによる結果だった[62]。
ベトナム
編集2020年、ベトナムでボツリヌス症のいくつかの症例が報告された。それらは全て汚染された野菜のパテを含む製品に関連していた。一部の患者は生命維持装置を付けることになった[63][64]。
その他感染しやすい種
編集ボツリヌス症は多くの脊椎動物や無脊椎動物で発生しうる。ネズミ、ニワトリ、カエル、金魚、アメフラシ、イカ、ザリガニ、ショウジョウバエ、ヒルなどでボツリヌス症が報告されている[65]。
ボツリヌス症による死は概ね水鳥に見られ、毎年1万-10万羽の鳥がボツリヌス症で死ぬ。この疾患は一般に「リンバーネック」と呼ばれる。一部の大規模な流行では100万羽以上の鳥が死ぬ場合もある。アヒルが最も頻繁に感染すると見られている。米国西部とカナダの動物園内で起こるアヒルのボツリヌス症は「西洋アヒル病(western duck sickness)」として知られている[66]。ボツリヌス症は商業飼育された家禽にも感染する。鶏では、死亡率が数羽程度から群れの40%までと差異がある。
哺乳類の家畜においては、ボツリヌス症は比較的稀だと思われる。ただし、世界の一部地域では、最大65%という死亡率の流行感染がウシに見られる。横臥性の大型動物では予後が芳しくない。
ウシでは、よだれ、落ち着きのなさ、不整配、尿の保持、嚥下障害、胸部横臥などの症状が出る場合がある。一般に横臥性の動物は非常に死と隣り合わせである。ヒツジでは、よだれ、漿液の鼻腔排出、硬直、協調運動失調などの症状が出る場合がある。腹式呼吸が観察される場合もある。病気が進行するにつれて、四肢が麻痺して死に至る場合がある。特にアフリカ南部では、リン欠乏の牛がクロストリジウム毒素を含む骨や腐肉を摂取し、結果的に跛行や麻痺性疾患(lamsiekte)を患う傾向がある。
ウマの臨床徴候はウシに似ている。筋肉麻痺は進行性で、一般的には後肢から始まり、徐々に前肢、首、頭に移動する。死亡は一般的に初期症状の24-72時間後に起こり、呼吸麻痺の結果である。幾つかの子馬は他の臨床徴候がないまま死亡で発見される。
ボツリヌス菌C型毒素は胃スピロヘータの病因と見なされており、北欧の雨期および暑い夏に発生する馬の状態である。主な症状は咽頭麻痺である[67]。
飼い犬は、鳥の死骸または他の感染した肉内にあるボツリヌスC型毒素ないし芽胞を摂取した後に全身性毒素血症を発症する場合があるが[68]、一般的にボツリヌスC型のより重篤な感染症状(弛緩性麻痺など)に耐性がある。筋肉麻痺は、心臓停止や呼吸停止によって死に至る可能性がある[69]。
豚はボツリヌス症に対して比較的耐性がある。報告された症状は、食欲不振、飲み込めない、嘔吐、瞳孔拡張、筋肉麻痺などである[70]。
家禽や野鳥では通常、足、翼、首、まぶたに 弛緩麻痺が見られる。また毒性感染症状があるブロイラー鶏は、過剰な尿酸塩を含む下痢を催す場合がある。
関連項目
編集脚注
編集注釈
編集- ^ 人間に対してボツリヌス症を引き起こす同毒素は主にA型、B型、E型、まれにF型とされている[2]。
- ^ 米国でもこの加熱殺菌が義務付けられているが、1978年のアラスカサーモンと、2007年のキャッスルベリー食品会社 (Castleberry's Food Company) で、例外的なボツリヌス症の集団発生が起こっている。
出典
編集- ^ a b c d 東京都感染症情報センター「ボツリヌス症 Botulism」2017年3月14日
- ^ a b c d e f g 国立感染症研究所「ボツリヌス症とは」2021年03月16日
- ^ a b 消費者庁「ハチミツによる乳児のボツリヌス症」2018年8月5日
- ^ a b c d e “Fact sheets - Botulism”. World Health Organization (10 January 2018). 23 March 2019閲覧。
- ^ a b c d e f g h i j Sobel J (October 2005). “Botulism”. Clinical Infectious Diseases 41 (8): 1167-73. doi:10.1086/444507. PMID 16163636.
- ^ “Botulism”. OutbreakID.com. 2 April 2012時点のオリジナルよりアーカイブ。2021年3月1日閲覧。
- ^ a b Arnon SS (2004). “Infant Botulism”. Textbook of Pediatric Infectious Diseases (5th ed.). Philadelphia: WB Saunders. pp. 1758-66. オリジナルの2011-07-26時点におけるアーカイブ。
- ^ a b Caya JG, Agni R, Miller JE (June 2004). “Clostridium botulinum and the clinical laboratorian: a detailed review of botulism, including biological warfare ramifications of botulinum toxin”. Archives of Pathology & Laboratory Medicine 128 (6): 653-62. doi:10.1043/1543-2165(2004)128<653:CBATCL>2.0.CO;2. PMID 15163234.
- ^ “Infant Botulism”. kidshealth.org. 2016年10月7日時点のオリジナルよりアーカイブ。2016年9月28日閲覧。
- ^ Domingo RM, Haller JS, Gruenthal M (November 2008). “Infant botulism: two recent cases and literature review”. Journal of Child Neurology 23 (11): 1336-46. doi:10.1177/0883073808318200. PMID 18984848.
- ^ Koepke R, Sobel J, Arnon SS (July 2008). “Global occurrence of infant botulism, 1976-2006”. Pediatrics 122 (1): e73-82. doi:10.1542/peds.2007-1827. PMID 18595978.
- ^ “Clostridium perfringens”. U.S. Centers for Disease Control and Prevention. 16 June 2016時点のオリジナルよりアーカイブ。14 June 2016閲覧。
- ^ Emmeluth, Donald (2010). Botulism. Infobase Publishing. p. 38. ISBN 978-1-60413-235-9. オリジナルの2017-01-01時点におけるアーカイブ。
- ^ a b Arnon SS, Schechter R, Inglesby TV, Henderson DA, Bartlett JG, Ascher MS, Eitzen E, Fine AD, Hauer J, Layton M, Lillibridge S, Osterholm MT, O'Toole T, Parker G, Perl TM, Russell PK, Swerdlow DL, Tonat K (February 2001). “Botulinum toxin as a biological weapon: medical and public health management”. JAMA 285 (8): 1059-70. doi:10.1001/jama.285.8.1059. PMID 11209178.
- ^ Oxford Textbook of Medicine, 4th Ed., Section 7.55
- ^ “About Botulism”. Centers for Disease Control and Prevention. 2020年4月8日閲覧。
- ^ “Facts About Botulism”. Emergency Preparedness and Response. Centers for Disease Control and Prevention (October 14, 2001). July 5, 2011時点のオリジナルよりアーカイブ。July 2, 2011閲覧。
- ^ “Botulism”. The Lecturio Medical Concept Library. 9 July 2021時点のオリジナルよりアーカイブ。5 July 2021閲覧。
- ^ a b c “Botox”. 6 December 2019閲覧。
- ^ “Update of Safety Review of OnabotulinumtoxinA (marketed as Botox/Botox Cosmetic), AbobotulinumtoxinA (marketed as Dysport) and RimabotulinumtoxinB (marketed as Myobloc)” (15 November 2017). 2017年11月15日時点のオリジナルよりアーカイブ。29 December 2019閲覧。
- ^ a b “ETOX 80E -Botulism”. University of California, Santa Cruz. 2013年5月9日時点のオリジナルよりアーカイブ。2014年2月12日閲覧。
- ^ Botulinum Toxin - eMedicine
- ^ Maslanka SE, L?quez C, Dykes JK, Tepp WH, Pier CL, Pellett S, Raphael BH, Kalb SR, Barr JR, Rao A, Johnson EA (February 2016). “A Novel Botulinum Neurotoxin, Previously Reported as Serotype H, Has a Hybrid-Like Structure With Regions of Similarity to the Structures of Serotypes A and F and Is Neutralized With Serotype A Antitoxin”. The Journal of Infectious Diseases 213 (3): 379-85. doi:10.1093/infdis/jiv327. PMC 4704661. PMID 26068781.
- ^ Ward BQ, Carroll BJ, Garrett ES, Reese GB (May 1967). “Survey of the U.S. Gulf Coast for the presence of Clostridium botulinum”. Applied Microbiology 15 (3): 629-36. doi:10.1128/aem.15.3.629-636.1967. PMC 546991. PMID 5340653.
- ^ Franson JC, Friend M. “38: Avian Botulism”. Field Manual of Wildlife Disease. U.S. Geological Survey. ISBN 978-0-607-88096-0. オリジナルの9 August 2016時点におけるアーカイブ。 14 June 2016閲覧。
- ^ International Commission on Microbiological Specifications for Foods (1996). “Clostridium botulinum”. Microorganisms in Foods 5: Characteristics of Microbial Pathogens. Springer. pp. 66-111. ISBN 978-0-412-47350-0 quoted in Centers for Disease Control Prevention (CDC) (October 2012). “Botulism from drinking prison-made illicit alcohol - Utah 2011”. MMWR. Morbidity and Mortality Weekly Report 61 (39): 782-4. PMID 23034585. オリジナルの2017-06-06時点におけるアーカイブ。.
- ^ Weber JT (1994). “Botulism”. Infectious Diseases (5th ed.). J. B. Lippincott Company. pp. 1185-94
- ^ “Botulism”. WHO. 2014年2月16日時点のオリジナルよりアーカイブ。2014年2月12日閲覧。
- ^ “Foodborne Botulism FAQ”. Food Safety Authority of Ireland (November 15, 2011). May 21, 2014時点のオリジナルよりアーカイブ。2014年5月20日閲覧。
- ^ Teotonio, Isabel (February 21, 2008). “Couple suing over tainted juice”. Toronto Star. オリジナルのMarch 4, 2016時点におけるアーカイブ。
- ^ “Guidance for Industry: Refrigerated Carrot Juice and Other Refrigerated Low-Acid Juices”. FDA (June 2007). 2015年9月24日時点のオリジナルよりアーカイブ。2021年7月30日閲覧。
- ^ Arnon SS, Midura TF, Damus K, Thompson B, Wood RM, Chin J (February 1979). “Honey and other environmental risk factors for infant botulism”. The Journal of Pediatrics 94 (2): 331-6. doi:10.1016/S0022-3476(79)80863-X. PMID 368301.
- ^ a b 東京都福祉保健局「ボツリヌス菌」ボツリヌス菌による食中毒予防のポイントより。2021年7月30日閲覧。
- ^ a b c “Arctic Investigations Program - DPEI”. Centers for Disease Control and Prevention (CDC) (2011年4月1日). 2010年10月16日時点のオリジナルよりアーカイブ。2014年2月12日閲覧。
- ^ Centers for Disease Control (CDC) (October 1985). “Update: international outbreak of restaurant-associated botulism--Vancouver, British Columbia, Canada”. MMWR. Morbidity and Mortality Weekly Report 34 (41): 643. PMID 3930945. オリジナルの2017-06-25時点におけるアーカイブ。.
- ^ “Botulism fact sheet”. Department of Public Health, Western Australia. 2013年12月30日時点のオリジナルよりアーカイブ。2014年2月12日閲覧。
- ^ a b “Complete Guide to Home Canning; Guide 1: Principles of Home Canning”. United States Department of Agriculture. 2018年1月27日時点のオリジナルよりアーカイブ。2018年8月15日閲覧。
- ^ U.S. Food and Drug Administration. “Bad Bug Book: Foodborne Pathogenic Microorganisms and Natural Toxins Handbook Clostridium botulinum”. 29 November 2012時点のオリジナルよりアーカイブ。12 January 2013閲覧。
- ^ “Preventing Foodborne Illness: Clostridium botulinum” (英語). edis.ifas.ufl.edu. University of Florida IFAS Extension (9 January 2015). 8 February 2017時点のオリジナルよりアーカイブ。7 February 2017閲覧。
- ^ Christiansen LN, Johnston RW, Kautter DA, Howard JW, Aunan WJ (March 1973). “Effect of nitrite and nitrate on toxin production by Clostridium botulinum and on nitrosamine formation in perishable canned comminuted cured meat”. Applied Microbiology 25 (3): 357-62. doi:10.1128/AEM.25.3.357-362.1973. PMC 380811. PMID 4572891.
- ^ Webb RP, Smith LA (May 2013). “What next for botulism vaccine development?”. Expert Review of Vaccines 12 (5): 481?92. doi:10.1586/erv.13.37. PMID 23659297.
- ^ Sundeen G, Barbieri JT (September 2017). “Vaccines against Botulism”. Toxins 9 (9): 268. doi:10.3390/toxins9090268. PMC 5618201. PMID 28869493.
- ^ a b “Botulism: Treatment Overview for Clinicians”. U.S. Centers for Disease Control and Prevention (CDC) (2006年). 4 March 2016時点のオリジナルよりアーカイブ。13 January 2016閲覧。
- ^ Brook I (2006). “Botulism: the challenge of diagnosis and treatment”. Reviews in Neurological Diseases 3 (4): 182?9. PMID 17224901.
- ^ a b O'Horo JC, Harper EP, El Rafei A, Ali R, DeSimone DC, Sakusic A, Abu Saleh OM, Marcelin JR, Tan EM, Rao AK, Sobel J, Tosh PK (2018). “Efficacy of Antitoxin Therapy in Treating Patients With Foodborne Botulism: A Systematic Review and Meta-analysis of Cases, 1923-2016”. Clinical Infectious Diseases 66 (suppl_1): S43-S56. doi:10.1093/cid/cix815. PMC 5850555. PMID 29293927.
- ^ “FDA approves first Botulism Antitoxin for use in neutralizing all seven known botulinum nerve toxin serotypes”. FDA News Release. U.S. FDA (22 March 2013). 1 January 2016時点のオリジナルよりアーカイブ。14 January 2016閲覧。
- ^ a b Vanella de Cuetos EE, Fernandez RA, Bianco MI, Sartori OJ, Piovano ML, L?quez C, de Jong LI (November 2011). “Equine botulinum antitoxin for the treatment of infant botulism”. Clinical and Vaccine Immunology 18 (11): 1845-9. doi:10.1128/CVI.05261-11. PMC 3209035. PMID 21918119.
- ^ a b Arnon SS, Schechter R, Maslanka SE, Jewell NP, Hatheway CL (February 2006). “Human botulism immune globulin for the treatment of infant botulism”. The New England Journal of Medicine 354 (5): 462-71. doi:10.1056/NEJMoa051926. PMID 16452558.
- ^ a b Chalk, Colin H.; Benstead, Tim J.; Pound, Joshua D.; Keezer, Mark R. (17 April 2019). “Medical treatment for botulism”. The Cochrane Database of Systematic Reviews 4: CD008123. doi:10.1002/14651858.CD008123.pub4. ISSN 1469-493X. PMC 6468196. PMID 30993666.
- ^ Yu PA, Lin NH, Mahon BE, Sobel J, Yu Y, Mody RK, Gu W, Clements J, Kim HJ, Rao AK (2018). “Safety and Improved Clinical Outcomes in Patients Treated With New Equine-Derived Heptavalent Botulinum Antitoxin”. Clinical Infectious Diseases 66 (suppl_1): S57?S64. doi:10.1093/cid/cix816. PMC 5866099. PMID 29293928.
- ^ “Botulism Prognosis”. Medical Life Sciences (2009年12月2日). 8 February 2019閲覧。
- ^ Care, Government of Ontario, Ministry of Health and Long-Term. “Botulism - Diseases and Conditions - Publications - Public Information - MOHLTC” (英語). www.health.gov.on.ca. 2017年10月29日閲覧。
- ^ a b c “National Case Surveillance: National Botulism Surveillance | CDC National Surveillance”. Centers for Disease Control and Prevention (2013年6月25日). 2014年1月30日時点のオリジナルよりアーカイブ。2014年2月12日閲覧。
- ^ Sobel J, Tucker N, Sulka A, McLaughlin J, Maslanka S (September 2004). “Foodborne botulism in the United States, 1990-2000”. Emerging Infectious Diseases (Centers for Disease Control) 10 (9): 1606-11. doi:10.3201/eid1009.030745. PMC 3320287. PMID 15498163.
- ^ Passaro DJ, Werner SB, McGee J, Mac Kenzie WR, Vugia DJ (March 1998). “Wound botulism associated with black tar heroin among injecting drug users”. JAMA 279 (11): 859-63. doi:10.1001/jama.279.11.859. PMID 9516001.
- ^ O'Mahony M, Mitchell E, Gilbert RJ, Hutchinson DN, Begg NT, Rodhouse JC, Morris JE (June 1990). “An outbreak of foodborne botulism associated with contaminated hazelnut yoghurt”. Epidemiology and Infection 104 (3): 389-95. doi:10.1017/s0950268800047403. PMC 2271776. PMID 2347382.
- ^ Ying S, Shuyan C (1986-11-01). “Botulism in China” (英語). Clinical Infectious Diseases 8 (6): 984-990. doi:10.1093/clinids/8.6.984. ISSN 0162-0886.
- ^ a b Wu CR, Lian EH, Chen WJ, Liu YZ (1958). “Botulism: A report for Qapqal disease”. National Medical Journal of China 44 (10): 932-942.
- ^ a b Fu SW, Wang CH (August 2008). “An overview of type E botulism in China”. Biomedical and Environmental Sciences 21 (4): 353-6. doi:10.1016/S0895-3988(08)60054-9. PMID 18837301.
- ^ “The Xibe ethnic minority”. People's Daily. (2011年11月12日) 2018年1月29日閲覧。
- ^ Leclair D, Fung J, Isaac-Renton JL, Proulx JF, May-Hadford J, Ellis A, Ashton E, Bekal S, Farber JM, Blanchfield B, Austin JW (June 2013). “Foodborne botulism in Canada, 1985-2005”. Emerging Infectious Diseases 19 (6): 961?8. doi:10.3201/eid1906.120873. PMC 3713816. PMID 23735780.
- ^ “Eight Ukrainians died of botulism in 2017”. LB.ua 2017年10月29日閲覧。
- ^ “Độc tố trong pate Minh Chay được phát hiện cách nào?”. September 4, 2020閲覧。
- ^ “Lethal bacteria in vegan pate puts seven people on life support”. September 4, 2020閲覧。
- ^ Humeau Y, Doussau F, Grant NJ, Poulain B (May 2000). “How botulinum and tetanus neurotoxins block neurotransmitter release”. Biochimie 82 (5): 427-46. doi:10.1016/S0300-9084(00)00216-9. PMID 10865130.
- ^ W.B. Gross (1984), Botulism, in "Diseases of poultry", ed. by M.S. Hofstad, Iowa State University Press, Ames, Iowa, USA; ISBN 0-8138-0430-2, 8th ed., p. 257
- ^ Blood DC, Henderson JA, Radostits OM (1979). Veterinary Medicine (5th ed.). London: Baillière Tindall. pp. 1060 (Grass sickness). ISBN 978-0-7020-07-18-7
- ^ “Dogs / Botulism”. Vet Book (2012年8月12日). 2014年2月21日時点のオリジナルよりアーカイブ。2013年8月23日閲覧。
- ^ “Overview of botulism in poultry”. Merck Manuals (2012年3月31日). 2014年2月4日時点のオリジナルよりアーカイブ。2013年8月23日閲覧。
- ^ “Botulism”. Merck Veterinary Manual (8th ed.). Whitehouse Station, NJ: Merck and Co.. (1988). pp. 442-44