脳幹
脳幹(のうかん、英: brain stem)は、中枢神経系を構成する器官集合体の一つ。 広義には中脳、延髄、橋に間脳を含む部位。狭義には中脳と延髄と橋のみを指す。また、間脳を含まない狭義の括りを下位脳幹 (lower brainstem) と呼ぶ。
| 脳: 脳幹 | |
|---|---|
|
脳の矢状断。延髄、橋、中脳、間脳が脳幹。 脳内での脳幹の位置。赤色で示した部分が狭義の脳幹(下位脳幹)。オレンジ色で示した部分(間脳)まで含めて脳幹とする事もあり。 | |
| 名称 | |
| 日本語 | 脳幹 |
| 英語 | brain stem, brainstem |
| ラテン語 | truncus encephali |
| 関連構造 | |
| 上位構造 | 脳 |
| 構成要素 | 間脳、中脳、小脳を除く菱脳(橋と延髄)。間脳を除いて下位脳幹と呼ぶ |
| 画像 | |
| アナトモグラフィー | 三次元CG |
| 関連情報 | |
| IBVD | 体積(面積) |
| Brede Database | 階層関係、座標情報 |
| NeuroNames | 関連情報一覧 |
| NIF | 総合検索 |
| MeSH | Brain+Stem |
| グレイ解剖学 | 書籍中の説明(英語) |
脳幹の機能
編集脳幹は多種多様な神経核から構成されており、その機能も多様であり、この小さな部分に多数の生命維持機能を含む。
脳幹の形態評価
編集非侵襲的な頭部MRIによる評価法を中心に述べる。この評価法は神経変性疾患の診療に応用されている。
| 部位 | 正常測定値 (mm)[1] |
|---|---|
| 中脳視蓋 | 2.6±0.6 |
| 中脳被蓋 | 11.1±1.4 |
| 橋上部被蓋 | 6.5±0.8 |
| 橋上部底部 | 17.4±1.4 |
| 橋下部被蓋 | 4.6±0.9 |
| 橋下部底部 | 15.3±1.0 |
| 延髄 | 11.3±1.4 |
| 第四脳室前後径 | 11.7±1.7 |
| 第四脳室横径 | 15.4±2.3 |
中脳
編集中脳は橋と前脳(間脳と終脳)の間に位置して長さはおよそ2.5cmである。両側の側頭葉(鉤、海馬)の間に存在し、大脳外表からは見えない。矢状断では中脳は中脳水道によって2つの部位に分かれて見える。中脳水道より背側の部分は上丘と下丘からなる部位であるが、鍋の蓋のようにみえることから中脳蓋(tectum)と呼ばれる。中脳水道より腹側の部分は鍋の胴体で蓋をされる部分であることから中脳被蓋(tegamentum)と呼ぶ。
この中脳被蓋には黒質や腹側被蓋野といったドパミンの経路に重要な領域が含まれている。進行性核上性麻痺では中脳被蓋が萎縮する結果ハミングバードサインが出現する。中脳蓋、中脳被蓋、大脳脚の三部位に分けて概説する。八木下らの方法では正中矢状断像で中脳水道の腹側と背側の前後径を上丘と下丘の間の高さで計測して便宜上それを中脳被蓋と中脳視蓋の前後径とする。
中脳蓋
編集中脳蓋は中脳水道の背側部分で左右一対の上丘、下丘の四丘体からなる。上丘は下丘よりも扁平で松果体の下方に位置する。上丘は視蓋ともよばれ視覚反射に関与する。視索-外側膝状体-上丘腕を経て視覚線維の一部を受け、残りは皮質視覚野・脊髄視蓋路から受ける。上丘からは視蓋延髄路と視蓋脊髄路が下行し、視覚・聴覚刺激に対する頭部頸部の運動に関与する。上丘の前方が視蓋前野である。下丘は聴覚反射に関与し、外側毛帯-内側膝状体-下丘腕を経て、側頭葉聴覚野、脊髄視蓋路からの一部の線維が入る。
中脳被蓋
編集中脳被蓋は大脳脚と中脳蓋の間に位置して大脳脚とは黒質で境界される。赤核、動眼神経核、滑車神経核、視床下核、被蓋核、網様体核、三叉神経中脳路核・主知覚核を含む。赤核は小脳歯状核とともに鉄含有量がおおいためT2WIで低信号を示す。下方では橋網様体に連続する。毛帯線維、内側・背側縦束が被蓋を通過する。
大脳脚
編集大脳脚は橋上縁から上前外側に正中を挟んでV字状の丸みを帯びた柱状構造である。ほぼ全体が下行線維で構成されている。両側の大脳脚の間が脚間窩で脚間窩底部の後有孔質で多数の穿通動脈が貫通する。脚間窩からは動眼神経が前方へ向かう。大脳脚の前~外側を後大動脈と上小脳動脈が走行する。下丘の下縁から脳幹を出た滑車神経が大脳脚の外側下縁を前方に向かい走行する。
橋
編集橋は中脳と延髄の間で小脳の前方に位置する。左右の三叉神経が脳幹からでる間の部分が橋でその外側が中小脳脚である。隆起した橋腹側部(橋底部)正中の溝(正中溝)を脳底動脈が上行する。背面は第四脳室底の上半部を形成する。橋は底部と橋被蓋部に内側毛帯によって境界される。MRIでは内側毛帯がT1WIで低信号、T2WIで高信号で示される。正常では橋底部:被蓋部は3.5:1である。橋底部(小脳求心系)に萎縮がある場合には正常のふくらみが消失する。橋底部の最大正常前後径は15~17mmで14mm以下の場合は橋底部萎縮を疑う。橋被蓋の正常前後径は約4.5mmであり4.0mm以下の場合は萎縮を考える。また八木下らの方法では正中矢状断像で橋を上下にほぼ3等分し、その境界線上で前後径を計測し、それぞれを橋上部と下部の前後径とした。これを内側毛帯の腹側と背側とに分け、それぞれを底部と被害の前後径とした。
橋腹側部(橋底部)
編集縦走線維と横走線維が灰白質の小塊である橋核と混在する。内部に橋核が介在する橋線維の間を錐体路が頭足方向に走行する。縦走線維は皮質脊髄路(錐体路)と皮質橋路からなり錐体路はいくつかの小束となって分散して走行する。皮質橋路の神経線維は橋核細胞とシナプス結合する。橋核細胞の軸索は正中を交叉して横走し、集合して中小脳脚を構成し大脳橋小脳結合が形成される。
橋背側部(橋被蓋)
編集外転神経核・顔面神経核・蝸牛神経核および台形体核と前庭神経核、三叉神経運動核・中脳路核・主知覚核のそれぞれ一部、台形体(一側蝸牛神経腹側核から台形体背側核に入る聴覚伝導路の一部)、中脳や延髄と連絡する網様体がある。橋被蓋は上方の中脳被蓋、下方の延髄被蓋に移行する。
延髄
編集延髄と脊髄との境界は錐体交叉の下端、橋との境界は橋延髄溝である。延髄には前面の前正中裂、舌下神経根が出る前外側溝、舌咽神経・迷走神経・副神経根の出る後外側溝があり前部、外側部、後部に分けられる。また正中縫線より左右に分けられる。前部は錐体で構成される。外側部は上方はオリーブ、下方は脊髄側索起始部からなる。後部は第四脳室底下半部と脊髄後索起始部から構成される。錐体背側には灰白質が波板状のU字形を示す下オリーブ核があり、内側の開口部から多数の神経線維がでて交叉部に対側の小脳脚に入る。正中縫線の両側に内側毛帯、視蓋脊髄路、内側縦束がある。第四脳室底下半部直下には両側に舌下神経核、迷走神経背側核、前庭神経核がある。深部には網様体、孤束と孤束核、疑核、三叉神経脊髄路と脊髄路核、脊髄視蓋路、前脊髄小脳路、後脊髄小脳路、外側脊髄視床路があり、延髄の後外側部には下小脳脚がある。八木下らの方法では正中矢状断で上下の中央の高さで前後径を計測している。
脊髄
編集脊髄の第三頸椎レベルでの頚髄前後径は正常で8.3±0.8mmとされている。
小脳
編集後頭蓋窩の後部を広く占める小脳は両側半球とそれを中央で結合する虫部からなる。三対の小脳脚によって脳幹と結合している。
小脳回、小脳裂は水平方向に走るため横断像では評価しにくい。虫部皮質の評価には正中矢状断像、半球皮質の評価には矢状断、冠状断が適している。小脳裂が2.5~3.5mm以上で萎縮有りと判断する。
中小脳脚(小脳求心系)の萎縮は横断像では中小脳脚の厚みの減少、小脳橋角槽の開大、第四脳室は側方拡大で示される。正常例では下部橋レベルでの第四脳室の最大左右径は20mmほどとされる。またT1WIの冠状断像で第四脳室底を含む脳幹背側縁に平行な断面にて正常の中小脳脚は上外方凸のなだらかな曲線を描くが萎縮がある場合はその膨らみは消失し、高度になるとダイヤ型、棘状を呈する。
小脳遠心系(歯状核~上小脳脚~赤核系)の萎縮に伴う変化としては第四脳室の拡大が報告されている。下部橋レベルでは歯状核の萎縮により前後に、上部橋レベルでは上小脳脚の萎縮により側方に拡大する。正中矢状断像では第四脳室の正常最大前後径13mmであり14mm以上で拡大とされている。冠状断像は第四脳室底から背側5mmの断面で正常な第四脳室が二等辺三角形にみえる。底部には小脳小節、小脳扁桃が上方に突出し、側壁は直線状に示すが、尾側には歯状核による内側への小突起を認める。歯状核、上小脳脚に萎縮があると側壁尾側の内側突起が不明瞭となり、側壁は外上方に膨隆して釣鐘状となる。 八木下らの方法では第四脳室は正中矢状断像で最大前後径を計測し、これを前後径とした。水平断像で橋中央部レベルにおける最大横径を計測し、これを横径とした。
脳幹の脳梗塞
編集脳幹の血管支配
編集ヒトの場合で説明する。脳幹、および小脳は椎骨動脈系で栄養される。椎骨動脈は前脊髄動脈と後下小脳動脈 (PICA) を分枝した後、左右が合流して脳底動脈となる。脳底動脈は基本的に橋腹側部の脳底溝に沿って上行し、中脳の脚間窩で左右の後大脳脳脈 (PCA) に分枝する。脳底動脈からの主要分枝は前下小脳動脈 (AICA) と上小脳動脈 (SCA) であるが、他に橋動脈という穿通枝も分枝している。橋動脈には傍正中動脈、短回旋動脈、長回旋動脈の3群が知られている。
- 延髄の支配血管
- 延髄を灌流する血管は前内側延髄枝、前外側延髄枝、外側延髄枝、後延髄枝の4本が知られている。前内側延髄枝は椎骨動脈と前脊髄動脈から形成される。前外側延髄枝は前内側延髄枝から分枝する。外側延髄枝は後下小脳動脈 (PICA)、椎骨動脈、脳底動脈の枝で形成される。後延髄枝は前下小脳動脈 (AICA) から形成される。
- 橋の支配血管
- 橋の血管支配は脳底動脈から分枝する3種類の穿通枝、橋動脈と言われる傍正中動脈、短回旋動脈、長回旋動脈の3群によって橋腹側部と橋被蓋が栄養される。他には前下小脳動脈 (AICA) や上小脳動脈 (SCA) も関与する。
- 中脳の支配血管
- 中脳の還流域は正中、外側、背側の各領域に分けられる。正中領域には脳底動脈から分枝する動脈が分布する。外側領域、背側領域では後大脳動脈からの枝が分枝する。一部には前脈絡叢動脈からの枝も分布する。
脳幹梗塞の障害部位と症状の関係
編集特徴ある症候群を以下にまとめる。
| 部位 | 症候群 | 障害の部位 | 病巣側の症状 | 病巣反対側の症状 |
|---|---|---|---|---|
| 延髄 | ワレンベルグ症候群(Wallemberg症候群、延髄外側症候群) | PICA還流域、延髄外側部 | 顔面の温痛覚障害(三叉神経脊髄路核)、小脳失調(下小脳脚)、ホルネル症候群(延髄網様体)、めまい、眼振(前庭神経核)、軟口蓋、咽頭、喉頭の麻痺(疑核) | 頸部以下の半身の温痛覚障害(脊髄視床路) |
| デジュリン症候群(Dejerine症候群、延髄正中症候群) | 前脊髄動脈灌流域、延髄内側部 | 舌半分の萎縮、麻痺(髄内舌下神経核以下) | 顔面を除く片麻痺(交叉前錐体路)、頸部以下の触覚と深部知覚障害(内側毛帯) | |
| バビンスキー・ナジョット症候群(Babinski-Nageotti症候群) | ワレンベルグ症候群とでデジュリン症候群の合併(単一の血管領域ではない) | ワレンベルグ症候群とでデジュリン症候群の合併 | ワレンベルグ症候群とでデジュリン症候群の合併 | |
| 橋 | ミルズ症候群(Mills症候群、橋上部外側症候群) | SCA灌流域、橋上部外側部 | 小脳失調(交叉前の上小脳脚)、不随意運動(交叉前の上小脳脚)、ホルネル症候群(橋網様体)、口蓋ミオクローヌス(ギラン・モラレの三角) | 顔面を含む半身温痛覚障害(三叉神経毛帯、脊髄視床路)、聴力障害(外側毛帯) |
| レイモンド・セスチン症候群(Raymond-Cestan症候群、橋上部被蓋症候群) | 橋上部被蓋部 | 小脳失調(交叉前の上小脳脚)、MLF症候群、病巣側への側方注視麻痺(前頭眼野~PPRFへの交叉後線維)、口蓋ミオクローヌス(ギラン・モラレの三角) | 顔面を含む半身知覚障害(三叉神経毛帯、脊髄視床路、内側毛帯) | |
| グルネ症候群(Grenet症候群、橋中部被蓋症候群) | 橋中部被蓋 | 顔面半分の温痛覚と触覚障害(三叉神経核)、咬筋麻痺(三叉神経運動核)、小脳失調(中小脳脚) | 頸部以下の半身の温痛覚障害(脊髄視床路) | |
| 橋下部外側症候群 | AICA灌流域、橋下部外側部 | 顔面半分の温痛覚障害(三叉神経脊髄路核)、小脳失調(中小脳脚)、ホルネル症候群(橋網様体)、難聴(上オリーブ核近傍の聴覚路)、顔面神経麻痺(髄内の核以下) | 頸部以下の半身の温痛覚障害(脊髄視床路) | |
| ミヤール・ギュブレール症候群(Millard-Gubler症候群、橋下部腹側症候群) | 橋下部腹側部 | 外転神経麻痺(髄内の核以下)、顔面神経麻痺(髄内の核以下) | 片麻痺(錐体路) | |
| フォヴィル症候群(Foville症候群) | 橋下部腹側に接する | 外転神経麻痺(髄内の核以下)、顔面神経麻痺(髄内の核以下)、病巣側への側方注視麻痺 (PPRF) | 片麻痺(錐体路) | |
| 中脳 | ウェーバー症候群(Weber症候群) | 中脳上丘レベル | 動眼神経麻痺(髄内の動眼神経) | 片麻痺(大脳脚における錐体路) |
| ベネディクト症候群(Benedikt症候群) | 中脳上丘レベル | 動眼神経麻痺(髄内の動眼神経) | 不全片麻痺(交叉前の赤核脊髄路、大脳脚における交叉前錐体路)、上下肢不随意運動(赤核) | |
| クロード症候群(Claude症候群) | 中脳下丘レベル | 動眼神経麻痺(髄内の動眼神経) | 小脳失調(交叉後の上小脳脚) |
また、病巣側、病巣反対側で症状に差がない場合もある。以下の様な症候群も知られている。
| 部位 | 症候群 | 障害の部位 | 症状 |
|---|---|---|---|
| 橋 | 閉じ込め症候群(locked-in症候群) | 橋腹側の広範な病変 | 意識は清明(橋網様体は正常)、垂直性眼球運動と開閉眼以外の随意運動は消失(皮質橋路、錐体路) |
| ocular bobbing | 橋の広範な病変 | 両眼球が急速に沈下してゆっくりと戻る。 | |
| 中脳 | パリノー症候群(Parinaud症候群) | 赤核背側部 | 垂直性注視麻痺 (riMLF) と輻輳麻痺(責任神経核不明) |
| アーガイル・ロバートソン瞳孔 | 視蓋全域からEW核への間の障害 | 対光反射消失、輻輳調節反射正常 |
画像
編集-
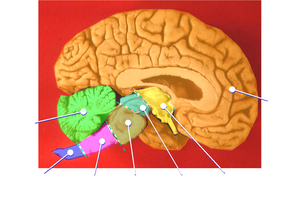
脳幹を剖出して側面から見た図。
脚注
編集- ^ 臨床神経学 35.126-130,1995 八木下、小島、平山
- ^ Anatomography
参考文献
編集- 脳MRI 2 代謝・脱髄・変性・外傷・他 ISBN 9784879623775
- 頭部画像解剖 徹頭徹尾―疾患を見極め的確に診断する ISBN 9784758308908