気道感染
気道感染(きどうかんせん)とは気道、呼吸器におこる感染症である。呼吸器感染症とも呼ぶ。気道感染を示す重要な徴候としては発熱、咳、痰といった症状である。
| Respiratory tract infection | |
|---|---|
 | |
| Conducting passages | |
| 概要 | |
| 診療科 | 感染症内科学 |
| 分類および外部参照情報 | |
| 順位 | 疾病 | DALYs (万) |
DALYs (%) |
DALYs (10万人当たり) |
|---|---|---|---|---|
| 1 | 新生児疾患 | 20,182.1 | 8.0 | 2,618 |
| 2 | 虚血性心疾患 | 18,084.7 | 7.1 | 2,346 |
| 3 | 脳卒中 | 13,942.9 | 5.5 | 1,809 |
| 4 | 下気道感染症 | 10,565.2 | 4.2 | 1,371 |
| 5 | 下痢性疾患 | 7,931.1 | 3.1 | 1,029 |
| 6 | 交通事故 | 7,911.6 | 3.1 | 1,026 |
| 7 | COPD | 7,398.1 | 2.9 | 960 |
| 8 | 糖尿病 | 7,041.1 | 2.8 | 913 |
| 9 | 結核 | 6,602.4 | 2.6 | 857 |
| 10 | 先天異常 | 5,179.7 | 2.0 | 672 |
| 11 | 背中と首の痛み | 4,653.2 | 1.8 | 604 |
| 12 | うつ病性障害 | 4,635.9 | 1.8 | 601 |
| 13 | 肝硬変 | 4,279.8 | 1.7 | 555 |
| 14 | 気管、気管支、肺がん | 4,137.8 | 1.6 | 537 |
| 15 | 腎臓病 | 4,057.1 | 1.6 | 526 |
| 16 | HIV / AIDS | 4,014.7 | 1.6 | 521 |
| 17 | その他の難聴 | 3,947.7 | 1.6 | 512 |
| 18 | 墜死 | 3,821.6 | 1.5 | 496 |
| 19 | マラリア | 3,339.8 | 1.3 | 433 |
| 20 | 裸眼の屈折異常 | 3,198.1 | 1.3 | 415 |
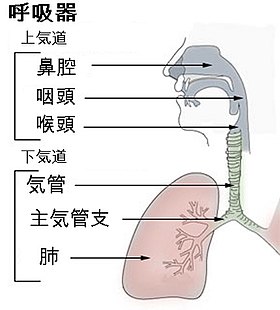
発熱、咳、痰を起こす疾患というのはほとんどが気道感染。または呼吸器感染症である。気道とは鼻腔から肺胞までの区間をいい、声帯より上を上気道、声帯から下を下気道という。中耳、副鼻腔は気道と交通性があるため、広義の気道としてとらえられることが多い。胸膜炎、膿胸、肺膿瘍、心膜炎も多くの場合は気道感染に続発して起こることも知られている。
ここでは一般診療でかかわる主な疾患、および発熱、咳、痰を起こす疾患の鑑別などを述べる。
管理の方針
編集気道感染のマネジメントの基本はまず、トリアージとして入院適応、隔離の必要性を検討し、感染症と疾患の特定、起炎菌の特定、治療の決定という流れで進む。
- トリアージ
入院適応のある重症感染症か否かはバイタルサインや呼吸状態によって評価される場合が多い。また気道感染の場合は、空気感染するものが多く、隔離の必要性も考慮する。隔離が必要な疾患としてはインフルエンザ、麻疹、百日咳、結核、SARSなどが知られているが対応は明らかに異なる。結核ならば結核病床での入院となるが、インフルエンザならば感染のリスクの説明のみで帰宅できることが多い。これらは起炎菌が同定されるまでわからないため、咳や痰がある患者は否定されるまで感染症として扱い、疑わしきは隔離対象とするのが原則である。
- 感染症と疾患の特定
問診、身体所見、X線写真、心電図、採血、喀痰検査などが行われる。感染の部位診断としては可視域ならば視診、可視域でなければX線写真や理学的な所見を参考とする。特に疼痛部位とその性状は重要な情報となる。
- 起炎菌の同定
確定診断は培養による。しかし、迅速キットの普及、正確な部位診断によって予測が可能な場合が多い。
- 治療の選択
抗菌薬をはじめとする化学療法やドレナージといった治療を行う。院内発症の場合は施設により起炎菌、薬剤感受性が異なるためサーベイランスの情報が重要となってくる。抗菌薬や抗ウイルス薬が必要な疾患を以下に纏める。
有名な急性気道感染
編集慢性の疾患の場合は各種専門医の領域になるので主に急性の経過をとる疾患について述べる。日常的にかかわる疾患としては以下のようなものがある。なお、中耳炎と副鼻腔炎に関しては厳密には気道感染とは言わないものの専門医のもとで治療を受けない場合が多いのでここで説明する。
かぜ症候群
編集くしゃみ、鼻水、鼻閉、微熱、倦怠感、頭痛、食欲不振といった漠然としたいくつかの症状が比較的緩徐に出現するのが特徴である。ライノウイルスやコロナウイルスが原因であることが多く、基本的に抗菌薬を用いる必要はない。
自然回復日数は平均1.5週間[2]。診断がついた場合は対症療法を行う。症状をとるには漢方薬が有効な場合が多い。その他には鼻づまりには抗ヒスタミン薬、熱、頭痛などには解熱鎮痛薬が用いられる。特によく使われるのがPLという合剤である。このPLには第一世代抗ヒスタミン薬が配合されており尿閉やふらつきによる転倒が起こったり、眠気で事故になったりすることがある。くしゃみ、鼻水が慢性にある場合はアレルギー性鼻炎でありかぜ症候群ではない。
咽頭炎
編集かぜ症候群と異なり、急激に症状が出現する。咽頭炎の症状としては急性の高熱、喉の痛み、腫れであり咳や鼻水はあまりない。原因としては60%がウイルス性であり、40%が細菌性であると言われている。重要な鑑別疾患としては伝染性単核球症、ジフテリア、HIV、淋病、亜急性甲状腺炎、咽頭結膜炎などがあげられる。特に伝染性単核球症の場合はペニシリンを用いると皮疹が生じることが知られているためできるだけ鑑別をつけたいところである。血液生化学検査や免疫学的検査でも区別は可能だが、頸部リンパ節触診もかなりの確率で診断の手助けとなる。胸鎖乳突筋より前にある前頸部リンパ節に圧痛がある場合は細菌性咽頭炎であることが多く、胸鎖乳突筋より後方にある後頸部リンパ節に圧痛があるばあいは伝染性単核球症である確率が高いと言われている。
自然回復日数は平均1週間[2]。細菌性咽頭炎の場合はほとんどの場合は化膿性レンサ球菌が原因であるため、ほとんどの場合はペニシリンが著効する(溶連菌のペニシリン感受性は100%である)。外来ではバイシリン(バイシリンG顆粒®)またはアモキシシリン(サワシリン®)というペニシリン製剤がよく利用される。サワシリン®を用いる場合はサワシリン®500mgを1日3回(1500mg/day)で10日分、小児の場合は25~45mg/Kg/dayを目安に1日2回10日分といった処方がよく知られている。細菌性咽頭炎に対するペニシリン投与の意義としては無治療の場合よりも症状が1日改善すること、リウマチ熱の予防効果があることがあげられる。ただ、糸球体腎炎の予防効果にエビデンスは存在しない。細菌性咽頭炎と客観的に診断をするにはカナダルールというものがよく知られている。熱が38度以上、咳がない、前頸部リンパ節腫脹を認める、扁挑がはれている、または扁挑に浸出物がある、年齢が3~14歳であるという項目に対して該当する項目数を数える。なお年齢が45歳以上の場合は-1とする。合計点が1以下である場合は細菌性咽頭炎ではなく、2点以上である場合は咽頭培養、または(感度は落ちるものの)溶連菌迅速検査を用いて検査後、ペニシリンを投与して良いとされている。4点以上の場合はエンピリックにペニシリンを投与する場合もある。扁挑に白苔がある場合は細菌性咽頭炎と言われていたが、カナダルールにその項目はない。小児ではアデノウイルスによる咽頭結膜炎、コクサッキーウイルスによるヘルパンギーナなども有名である。ヘルパンギーナは幼児、学童の夏風邪でよくみられ、発熱と粘膜疹が特徴的である。早期は点状出血を呈することもある。咽頭痛や流涎が認められる。
喉頭蓋炎
編集内科的救急疾患である。小児に多い。後頭蓋に生じる急性炎症性腫脹である。インフルエンザ桿菌による重症細菌感染症の一症状として出現するためクループとは全く異なる病態である。2歳から7歳といった乳幼児に好発する傾向がある。呼吸困難、流涎、陥没呼吸、含み声、起坐呼吸が典型的な症状である。嚥下困難、嚥下障害も伴うことが多い。早期診断には嚥下痛、嚥下障害を訴える乳幼児で上気道炎症症状のみで咽頭、扁桃の所見が乏しい時に鑑別にあげることが一般的である。不安や咽頭刺激を与えたり、仰臥位で寝かせたりすると急激に上気道閉塞が起こり窒息にいたることがある。口腔内観察、静脈ライン確保、仰臥位にするといった処置は気道確保の準備が整うまでは避けるべきである。急性喉頭蓋炎と診断したら原則は入院管理となり気管内挿管といった気道確保に躊躇しない。
喉頭炎
編集クループは急性喉頭炎、急性声帯下喉頭炎ともいい、小児救急疾患の一つである。かつてはジフテリアによるものが非常に多かったがワクチンの普及によってジフテリアによるクループは激減している。急性気道感染症に伴いケンケンとした犬吠様咳嗽、嗄声、呼吸困難を呈する症候群でありほとんどはウイルス性である。インフルエンザ菌による場合は重篤化しやすい傾向がある。生後6か月から6歳頃に非常に多い。聴診上のストライダー(吸気性喘鳴)は上気道狭窄を疑う重要な所見である。逆にウィージング(喘鳴)であれば下気道の閉塞である。ウィージングは吸気時も呼気時もヒューヒューと聞こえ、最強点が胸部になるのに対して、ストライダーは吸気のみにヒューヒューと聞こえ、最強点が頸部に存在する点が異なる。また開口し頻呼吸させるとストライダーは聴取しやすい。激しく泣かせる、興奮させるといったことを行うとさらに気道狭窄が進み、重篤化することがあるので注意が必要である。舌圧子を用いた咽頭診察やX線撮影などで呼吸停止に陥った例も報告されている。重症度は臨床症状から決定されることが多い。
| 重症度 | 犬吠様咳嗽 | 安静時吸気性喘鳴 | 安静時の陥没呼吸 | その他 |
|---|---|---|---|---|
| 軽症 | ときどき | なし~わずか | なし~わずか | |
| 中等症 | しばしば | 容易に聴取 | 明らか | 興奮状態なし |
| 重症 | しばしば | 著明、時に呼気性喘鳴も伴う | 著明 | 興奮状態著明 |
| 切迫呼吸不全 | あり(時に目立たない) | あり、時に減弱 | あり(時に目立たない) | 意識レベルの低下、チアノーゼ |
中等度以上ではアドレナリン吸入の適応がある。至適吸入量は1000倍希釈アドレナリン0.5ml/Kgであり最大量は5mlである。反応は即効性であるが2時間で効果が消失するため、心電図、酸素飽和度をモニタリングのもと2時間後に再評価が必要である。アドレナリン吸入で症状が改善したら速やかにステロイドの内服を行えば、アドレナリンの効果が消失する頃にステロイドの効果があらわれてくる。重症度にかかわらずデキサメサゾン0.6mg/Kg、最大量10mgの単回投与が標準的である。内服が難しければパルミコート2mgの吸入を行うこともある。呼吸不全により気管内挿管が行われる場合もある。ウイルス感染がほとんどであるために抗菌薬の積極的な適応はない。
副鼻腔炎
編集慢性副鼻腔炎は耳鼻科専門医によって治療されるべき疾患であるため、ここでは急性副鼻腔炎に関して主に説明する。急性副鼻腔炎は頭痛、めまい、鼻水、鼻づまり、頬部痛、歯痛、目の奥の痛みなど一見すると不定愁訴のようにみえるのが特徴である(一応は鼻周辺の症状ではあるが)。しかし見逃すと重症化することもあるため、注意深い診察が要求される。最もわかりやすい所見は顔面の圧痛である。副鼻腔の位置に対応した圧痛点が見られることが多い。例えば、上顎洞ならば頬部、前頭洞ならば額、篩骨洞ならば目の間である。軽く押さえるだけで十分圧痛の所見はとれる。眼窩部は健常者も圧痛が見られるため触診しない方が良いと言われている。前かがみになると症状が増悪したり、後鼻漏による仰臥位で増悪する咳などが見られることがある。歯肉からの膿、後鼻漏による咳症状、耳鏡にて鼻腔観察をして、腫脹所見をとったり、超音波診察をすることもある。但
自然回復日数は平均2.5週間[2]。 治療は抗菌薬を用いなくてもほとんどの場合は治る。抗ヒスタミン薬や漢方薬などを用いることが多い。アセトアミノフェン、フルナーゼ®点鼻液、プリビナ®液(3日以内)、排膿散乃湯(122番)などがよく用いられる。但し高熱が見られる場合や疼痛が激しい場合や膿が出ている場合、7日以上治らないといった重症例では抗菌薬を用いることが多い。原因菌としては定型肺炎と同じで肺炎球菌、インフルエンザ桿菌、モラクセラ・カタラーリスなどであるもの、薬物動態学の違いから定型肺炎と抗菌薬の選択が異なる。アモキシシリンが第一選択であるため、パセトシン®やサワシリン®を用いることが多い。アモキシシリンが無効であったり、アレルギーがある場合はより広域な抗菌薬が選択される。サワシリン®250~500mgを1日3回で14日分などの処方がよく知られる。ペニシリンアレルギーがある場合はバクタ配合錠®2錠を1日2回で14日分などを用いることもある。難治性でグラム陰性菌や嫌気性菌をカバーしたいときはアモキシシリン・クラブラン酸(オーグメンチン®)などベータラクタマーゼ阻害薬が含まれたものを用いることもある。オーグメンチン®250mgにサワシリン®500mgを1日2回で併用すると下痢の副作用が軽減される。これはアメリカのアモキシシリン・クラブラン酸の配合比率合わせることによる。
インフルエンザ、インフルエンザ様疾患
編集| 風邪 (Cold) | インフル (Flu) | |
|---|---|---|
| 発熱 | まれ | 頻出(37-38℃) |
| 頭痛 | まれ | 頻出 |
| 疼痛 | わずか | 大部分、重度となりえる |
| 疲労・脱力 | 時々 | 大部分, 2-3週続く |
| 極度の疲労 | なし | 大部分 |
| 鼻汁 | 頻出 | 時々 |
| くしゃみ | 頻出 | 時々 |
| のどの痛み | 頻出 | 時々 |
インフルエンザウイルスによる感染症である。RSウイルスやパラインフルエンザウイルスによってもほぼ同様の症状が出る(インフルエンザ様疾患という)ためワクチンを打ったのにインフルエンザになったというエピソードが生まれることがある。インフルエンザは冬に多く、インフルエンザ様疾患は春や夏に多いという特徴がある。インフルエンザの症状としては、急性の高熱、悪寒、関節痛、のどの痛み(ただし咽頭の発赤、腫脹はない)、咳、鼻水などがあげられる。通常は自然治癒するのだが高齢者は重症化し死に至ることもあるので予防が大切と言われている。空気感染(飛沫感染)するため、感染者は5日間の就業停止が望ましいと言われている。特に高齢者との接触は避けたいところである。また抗菌薬の投与に肺炎の予防効果はないと言われている。治療薬としてタミフルやリレンザが有名である。健常者にタミフルを使っても症状回復を1日早めるものの感染期間(伝染させる期間)は縮まないこと、肺炎など合併症は減少しないこと、死亡率が下がらないことから健康で合併症のない成人、小児においては積極的に投与する意義は薄いと考えられている。学校保健法によると、解熱後二日経過したら登校が可能となる。
気管支炎
編集日常臨床では発熱、咳嗽はあるものの肺炎ではないものを気管支炎という。しかしこの定義は極めて曖昧である。90%がウイルス性であると言われているが、前述の臨床的な定義では診断が緩すぎるという指摘もあり論争中である。実際、気管支炎の診断でもグラム染色で細菌が検出されることも多く判断が難しい。重症例や免疫不全者、合併症がある場合は抗菌薬の投与がされる場合がある。胸部X線写真での浸潤影が遅れて出現することもあり、肺炎との区別が難しい。
急性気管支炎の自然回復日数は平均3週間[2]。フォローアップが必要だが、ほとんどがウイルス性で抗菌薬不要と考えるとマイコプラズマ肺炎の診断を重視することになる。空咳、若年者といった所見がよりマイコプラズマらしいので患者に希望があれば、ジスロマックといったマクロライド系の抗菌薬やミノマイシンを処方する。高齢者の場合が診断が難しいので第3世代セフェムとクラリシッドといったマクロライド系抗菌薬を併用する。結核の見逃しをふせぐためニューキノロンは使用しない方が無難である。
細気管支炎
編集小児疾患である。冬場に好発する呼気性喘鳴を特徴とする疾患であり、50%以上はRSウイルスによるものであり次いでパラインフルエンザウイルスによるものが多い。6か月までの乳児に特に多く、2歳までが好発年齢となっている。原因は細気管支レベルの浮腫、上皮細胞などの剥脱物質、過剰産出粘液が主体とされ気管支攣縮の関与は少ないと考えられている。臨床像は喘息発作に類似し、感冒を契機とした初回の喘息発作との鑑別はしばしば困難である。小児喘息は3歳から5歳が好発年齢で春先、秋口に多いと言われているがそれだけで区別は難しい。気管支拡張薬の投与で時に喘鳴が改善するが、酸素化などは改善が乏しいといった現象をしばしば観察される。β刺激薬であるベネトリンやアドレナリンは短期的には症状の改善を認めるとされているが入院期間や罹病期間の短縮は得られないとされているため長期的な使用は推奨されない。本症の治療戦略としては安易な吸入療法は慎むべきであり、酸素投与、加湿、呼吸理学療法、輸液療法、人工換気療法といった支持療法を主体に考えるべきとされている。AAPがガイドラインを提唱しているが2008年現在整理されていない。治療としては3日ほどで軽快傾向になり、さらに3日ほどで治癒するのが一般的である。適切な支持療法を行うための入院適応が治療方針上重要となる。入院には急性細気管支炎から換気・酸素化障害が生じた場合と無呼吸が発生した場合が考えられる。換気・酸素化障害は酸素飽和度95%未満で呼吸数45/min以上、生後6カ月未満といったところが入院の危険因子となる。無呼吸に関しては生後2か月以内、アシドーシスの存在、無気肺の存在などが入院の危険因子となる。またミルクの飲み具合といった所見も参考となる。
肺炎
編集発熱、咳嗽、胸部X線写真で肺に浸潤影が見られることを特徴とする。類似の症状を呈するものとして結核、心不全、胸水貯留、肺塞栓症、肺癌があるので気をつける。特に浸潤影が遅れて現れることがあり、注意が必要である。このため気管支炎疑いでもグラム染色を行うことに意味があると考えられている。何故なら、肺炎であった場合は原因微生物が大きく異なるからである。肺炎は大まかに言うと市中肺炎、院内肺炎、誤嚥性肺炎に分類される。これらの分類の意義は起炎菌が全く異なることが予想できるからである。院内肺炎では緑膿菌などによって起こり、レジオネラなどはまず罹患しない。誤嚥性肺炎は口腔内常在菌によって起こることが多い。市中肺炎は大きく分けると定型肺炎と非定型肺炎に分かれるとされている。定型肺炎は肺炎球菌、インフルエンザ桿菌、モラクセラ・カタラーリス、黄色ブドウ球菌などが原因で胸膜刺激症状が見られる場合は特に疑わしいとされている。胸部X線写真ではコンソリデーションが認められるのが典型的である。非定型肺炎ではマイコプラズマ、クラミジア、レジオネラなどが考えられ、これは亜急性の発症であり、消化器症状(嘔吐や下痢)が見られる場合は特に疑わしいとされている。レジオネラ肺炎で意識障害が認められることも有名である。肺炎の軽快によって、意識障害も消化器症状も軽快する。胸部X線写真では間質性陰影を示すのが典型的である。いずれにせよ診断をするにはグラム染色と喀痰培養が必要である。グラム染色では上皮細胞が見えず、白血球が多数見えるところで細菌を確認しやすいと言われている。
市中肺炎
編集アメリカの肺炎ガイドラインでは定型肺炎と非定型肺炎の区別は不可能とされているが、日本の肺炎ガイドラインは区別が可能としている。定型肺炎と非定型肺炎は以下の6つの項目のスコアリングによって行うことができる。
- 年齢60歳未満。
- 基礎疾患がないあるいは軽微。
- 頑固な咳がある。
- 胸部聴診上所見が乏しい。
- 痰がない。あるいは迅速診断キットで原因菌が証明されない。
- 末梢血白血球が10,000/μl未満である。
以上の項目で4項目以上に該当すれば非定型肺炎であり、3項目未満であれば定型肺炎である。なお、末梢血白血球数を除いた5項目で3項目以上ならば非定型肺炎であり、2項目未満であれば定型肺炎とする方法も存在し、これならば診療所でも判定可能である。なお、アメリカのガイドラインではまずは定型肺炎のβラクタム薬と非定型肺炎の治療薬の併用を行い、培養の結果を見て片方を中止するという方法がとられているが、日本の場合は確信できなければ非定型肺炎の治療を行うように推奨されている。 肺炎の重症度を分類する方法もある。
院内肺炎
編集入院48時間以降に出現した肺炎を院内肺炎(HAP)という。基礎疾患の存在、耐性菌の確率が高いことから治療が難航しやすい。IROADによる生命予後因子、肺炎重症度規定因子、MRSA保有リスクによって重症度は決定される。重篤な場合はステロイドや免疫グロブリンも用いられる。
誤嚥性肺炎
編集肺炎球菌、インフルエンザ菌、黄色ブドウ球菌、嫌気性菌など口腔内常在菌によって起こる。嚥下性肺疾患には嚥下性肺炎(通常型)、びまん性嚥下性細気管支炎、メンデルソン症候群、人工呼吸器関連肺炎(VAP)が知られている。不顕性誤嚥、顕性誤嚥等に対する対策も必要となる。嚥下訓練、口腔ケア、頭位挙上、意識の改善なども並行して行う必要がある。肺炎が重症でなければアンピシリンで治療可能な場合が多い。
中耳炎
編集慢性中耳炎は極めて多様であるため急性中耳炎に関して述べる。発熱、耳の痛みが主訴となる。典型的には高熱で耳を痛がる子供である。外耳炎と異なり耳を引っ張っても痛みが増強しない。必ず耳鏡による鼓膜観察にて鼓膜の腫脹を確認するべきである。
自然回復日数は平均4日[2]。治療は基本的に対症療法でありアセトアミノフェンを用いることが多い。高熱、強い疼痛など重症例に関しては抗菌薬を用いる場合がある。中耳炎の原因菌は定型肺炎、副鼻腔炎と同じであり、肺炎球菌(グラム陽性球菌)、インフルエンザ桿菌(グラム陰性桿菌)、モラクセラ・カタラーリス(グラム陰性球菌)である。抗菌薬の第一選択はアモキシシリン(商品名はパセトシン細粒®またはサワシリン®)である。重症急性中耳炎ではサワシリン®80~90mg/Kg/dayで1日2回5日間など大量の投与されることがある。
慢性の経過をとるもの
編集- 感染後咳嗽
- マイコプラズマ肺炎後などよく見られる病態である。感染症によって気道過敏性が亢進し咳が持続する病態である。治療はステロイド投与である(マクロライドも併用可能である)。プレドニン30mgまたは40mgを5日間投与すると改善する場合が多い。
- 結核
- 微熱、咳嗽、全身倦怠感、寝汗、痰、胸痛、体重減少など漠然とした症状が長引くのが特徴である。特に日本は先進国の中で結核が極めて罹患率が高いという特徴がある。必ず曝露歴とリスクファクターを聴取するのが重要である。疲労、低栄養状態、免疫不全、HIVなどがリスクとなるので重要である。気をつけるべきことは結核を除外できるまでニューキノロン薬は使わないということである。ニューキノロン薬は結核菌にも効果はあるので、症状が少し改善する。しかし結局完治はさせないので診断を遅らせ、感染源となる危険があるからである。また血痰の出現など疑わしければ喀痰チールネルセン染色の結果をみて、排菌が否定されるまで隔離するように努める。平成19年4月結核予防法が廃止され、新感染症法にとりこまれ、保健所への届け出義務が2日以内から直ちに変更された点に注意が必要である。
- 非結核性抗酸菌症
- 結核菌とらい菌を除く抗酸菌による感染症で、結核と類似の症状・画像所見を呈することが多い。かつては結核との鑑別診断が困難であったが、現在は培養を待たずに、リアルタイムPCRやDNAハイブリダイゼーションを用いて菌種を同定することができる。
- 慢性副鼻腔炎・慢性気管支炎
- 基本的に慢性の気道感染という病気は胸部X線写真で診断可能な簡単な疾患を除き、結核、慢性副鼻腔炎を除きほとんどない。慢性に咳がある場合は感染症よりもCOPDやアレルギー性疾患が疑わしいと考えられている。鎮咳薬でリン酸コデイン、レスプレンなどを用いることもあるが原因除去に比べて効果は低いとされている。原因としてはACE阻害薬や咳喘息(ウィーズが聴取されない)、GERD(逆流性食道炎)や後鼻漏、好酸球性気管支炎、また近年は成人百日咳などがあげられる。成人百日咳に関しては発症初期はマクロライドが有効と言われているが、感染予防として発症初期でなくても効果があると言われている、それ以外は対症療法しかない。
漢方薬治療
編集気道感染に対する漢方薬治療による症状緩和について述べる。風邪症候群に関しては体質である虚実と時間経過によって用いる漢方薬が異なる[4]。帝京大学医学部外科准教授の新見正則によると麻黄(エフェドリン)が飲める場合が体質強壮な実証であり、麻黄が飲めない場合が体質虚弱な虚証となる[5]。麻黄は狭心症がある場合は使用できない。動悸の副作用があるため注意が必要である。
- かぜ症候群やインフルエンザの予防
- かぜ症候群やインフルエンザの予防には補中益気湯(ほちゅうえっきとう、ツムラ41番)を1日3包内服する。4週間程度内服は継続してもよい。もし補中益気湯が内服できないようならば小柴胡湯(しょうさいことう、ツムラ9番)を1日3包内服する。
- かぜ症候群のひきはじめの諸症状の緩和
- 発熱がないがかぜ症候群を疑う諸症状がある場合西洋医薬では処方がないが漢方薬治療ではいくつかの処方が知られている。咽頭痛や咽頭の違和感にたいしては麻黄附子細辛湯(まおうぶしさいしんとう)を1日だけ3包内服する。鼻汁に関しては小青竜湯(しょうせいりゅうとう、ツムラ19番)を1日だけ3包内服する。お腹がゆるくなったといった腹部症状の場合は五苓散(ごれいさん、ツムラ17番)を1日だけ3包内服する。
- かぜ症候群(実証)
- 発熱がありかぜ症候群の急性期で実証ならば麻黄湯(まおうとう、ツムラ27番)を数時間ごとに1包内服する。目安としては1日6包内服し汗が出始めれば柴胡桂枝湯(さいこけいしとう、ツムラ10番)を1日3包で3日間内服する。子供の場合は柴胡桂枝湯に変更しなくともすぐに軽快することが多い。麻黄湯を内服できなさそうな実証ならば葛根湯(かっこんとう、ツムラ1番)を数時間ごとに1包内服する。目安としては1日6包内服し汗が出始めれば柴胡桂枝湯(さいこけいしとう、ツムラ10番)を1日3包で3日間内服する。発症から1日以上く経ったかぜ症候群で実証ならば柴胡桂枝湯を1日3包で3日間内服する。
- かぜ症候群(虚証)
- 麻黄湯や葛根湯が内服できない場合は麻黄附子細辛湯(まおうぶしさいしんとう、ツムラ127番)を1日3包で1日内服する。発症翌日からは麻黄附子細辛湯に桂枝湯(けいしとう、ツムラ45番)を併用してそれぞれ1日3包で3日間継続する。症状が長引いた場合は麻黄附子細辛湯に補中益気湯(ほちゅうえっきとう、ツムラ41番)をそれぞれ1日3包で7日分継続する。全く麻黄を受け付けない虚証や妊娠時のかぜ症候群には香蘇散(こうそさん、ツムラ70番)を1日3包で3日間内服する。症状が長引く場合は参蘇飲(じんそいん、ツムラ66番)を1日3包で7日間ほど内服する。
- インフルエンザ
- インフルエンザを疑う急激な発熱や関節痛が認められた場合は虚証であっても麻黄湯(まおうとう、ツムラ27番)を数時間ごとに1包内服すると自覚症状が軽快することがある。抗ウイルス薬は併用してもよい。
脚注
編集- ^ Global health estimates: Leading causes of DALYs (Excel) (Report). 世界保健機関. 2020年12月. Download the data > GLOBAL AND BY REGION > DALY estimates, 2000–2019 > WHO regions. 2021年3月27日閲覧。
- ^ a b c d e 英国国立医療技術評価機構 2008, Chapt.1.4.
- ^ Is It a Cold or the Flu? (Report). アメリカ国立アレルギー感染症研究所. 2015年4月.
- ^ 漢方治療のABC ISBN 9784260175074
- ^ 本当に明日から使える漢方薬―7時間速習入門コース ISBN 9784880027067
参考文献
編集- 感染症レジデントマニュアル ISBN 4260106600
- 抗菌薬の考え方、使い方 中外医学社 ISBN 4498017587
- レジデントのための感染症診療マニュアル ISBN 4260109928
- Dos&Don'ts! Dr.青木の感染症大原則 ISBN 490333127X
- サンフォード感染症治療ガイド―日本語版 (2006) ISBN 4897752167
- Dr.岩田の感染症アップグレード(第1巻)ISBN 4903331415
- Dr.岩田の感染症アップグレード(第2巻) ISBN 4903331423
- Dr.岩田の感染症アップグレード(第3巻) ISBN 4903331431
- Dr.岩田の感染症アップグレード(第4巻) ISBN 490333144X
- 問題解決型 救急初期診療 ISBN 426012255X
- Step By Step!初期診療アプローチ<第5巻> ISBN 4904357000
- 抗菌薬マスター講座 ISBN 9784524264711
- 本当に明日から使える漢方薬シリーズ2 フローチャート漢方薬治療 ISBN 9784880028231
- CG69: Respiratory tract infections – antibiotic prescribing: Prescribing of antibiotics for self-limiting respiratory tract infections in adults and children in primary care (Report). 英国国立医療技術評価機構. 2008年7月.
関連項目
編集- 化学療法 (細菌):抗菌薬の使い方などの総論事項。
外部リンク
編集- Respiratory conditions - NICE Pathways