サルモネラ
サルモネラ (Salmonella) は、グラム陰性 通性嫌気性桿菌の腸内細菌科の一属(サルモネラ属)に属する細菌。主に動物の消化管に生息する腸内細菌の一種であり、その一部はヒトや動物に感染して病原性を示す。ヒトに対して病原性を持つサルモネラ属の細菌は、三類感染症に指定されている腸チフスやパラチフスを起こすもの(チフス菌 S. enterica serovar Typhiとパラチフス菌 S. enterica serovar Paratyphi A)と、感染型食中毒を起こすもの(食中毒性サルモネラ:ネズミチフス菌 S. enterica serovar Typhimuriumや腸炎菌 S. enterica serovar Enteritidisなど)とに大別される。食品衛生の分野では、後者にあたる食中毒の原因となるサルモネラを特にサルモネラ属菌と呼ぶが、一般には、これらを指して狭義にサルモネラあるいはサルモネラ菌と呼ぶこともある。細胞内寄生性細菌であり、チフス菌やパラチフス菌は主にマクロファージに感染して菌血症を、それ以外の食中毒性サルモネラは腸管上皮細胞に感染して胃腸炎を起こす性質を持ち、この細胞内感染がサルモネラの病原性に関与している。
| サルモネラ属 | ||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
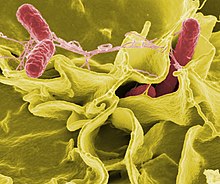 Salmonella enterica
| ||||||||||||||||||
| 分類 | ||||||||||||||||||
| ||||||||||||||||||
| 学名 | ||||||||||||||||||
| Salmonella Lignieres 1900 | ||||||||||||||||||
| 種 | ||||||||||||||||||
|
Salmonellaという属名は、1885年にアメリカでサルモネラ属の基準株であるブタコレラ菌 S. enterica serovar Choleraesuis を発見した細菌学者、ダニエル・サルモンにちなんで名付けられた。ただし、サルモネラ属に属する細菌の分離はそれ以前から行われており、ヒトに対する病原性サルモネラとして最初に分離されたのはチフス菌 S. enterica serovar Typhi である。チフス菌は1880年にカール・エーベルトにより命名され、1884年にゲオルク・ガフキーがその純培養に成功した。
細菌学的特徴
編集サルモネラ属は、腸内細菌科(ブドウ糖を嫌気的に発酵する、芽胞を持たない、通性嫌気性のグラム陰性桿菌)に属する細菌であり、大きさは0.5 × 2 µmぐらいの棒状で周毛性鞭毛を持ち運動性がある。サルモネラ属の細菌は乳糖を分解せず、またほとんどの菌株は硫化水素を産生し、リジンを脱炭酸し、クエン酸を炭素源として利用できる。これらの生化学的特性は、同じ腸内細菌科の腸管病原性細菌(大腸菌、赤痢菌など)と鑑別する上で重要である。また、サルモネラ菌はマラカイトグリーン、胆汁酸、亜セレン酸に抵抗性があるため、培地にこれらの物質を加えたものを選択培地として用いることで、サルモネラを優先的に検出することが可能である。熱や酸には弱いが乾燥や低温には強く、冷凍しても不活化しない。この性質は冷凍食品からもサルモネラ食中毒が発生するということに関連している。
分類と学名表記
編集2005年現在、サルモネラ属は生物学的性状からS. entericaとS. bongoriに分類され、さらにS. entericaは6亜種に分類される。また、血清学的には、細胞壁リポ多糖体であるO抗原と、鞭毛タンパク質であるH抗原の組み合わせで2,500種類以上に分類される。
サルモネラ属の分類は細菌の中でも最も混乱の大きいものの一つであり、分類と学名表記を統一するための裁定が頻繁に行われている。古典的なサルモネラ属の分類は、O抗原とH抗原の組み合わせに基づいたもので、1926年にWhiteが提唱し後にKaffmannが拡充した、Kaffmann-Whiteの抗原表に従って行われてきた。この旧分類では、例えばサルモネラ属のうちO9:Hdという抗原型の組み合わせを持つものをS. typhi(旧和名:腸チフス菌)という一つの生物学的種として扱っていた。しかしこのKaffmannらの分類は、抗原型が異なる細菌は別の生物種として命名できるという考えに従っていたため、その後、細菌学分野全体として生化学的、遺伝子学的分類が行われるようになると齟齬を生じる結果になった。そこで1985年には生物学的分類と整合させることを目的にS. choleraesuisの1属1種とすることが提案され、2002年にはS. entericaの1属1種とすることが正式菌名として承認された。さらにその後、2005年にはS. entericaとS. bongoriの1属2種とし、entericaの下に6亜種を設ける分類法が裁定された。
この分類法によると、チフス菌やパラチフス菌、食中毒性サルモネラなどの病原性サルモネラは、ほとんどS. enterica subsp. entericaに属する。この亜種の中で、さらにKaffmann-Whiteの分類に準じた抗原性の違いに基づく、血清型 (serovar) による分類がなされており、例えばチフス菌の正式な学名は「Salmonella enterica subspecies enterica serovar Typhi」となるが、subspecies entericaを省略して、S. enterica serovar Typhiと略記してもかまわないことにされている。なお正式に認められたものではないが、これをS. Typhiと略記することもしばしば行われており、本項目でも以下この略記法に従って表記する。また研究者によっては旧分類名である“S. typhi”や“S. choleraesuis”を用いる人も未だに存在している[誰?]。
2005年1月に裁定された分類ではサルモネラは以下のように分類されている[1]。血清型 (serovar) については特に代表的なものだけを記載した。
- Salmonella enterica
- subsp. enterica
- serovar Choleraesuis ブタコレラ菌
- serovar Typhi チフス菌
- serovar Paratyphi A パラチフス菌
- serovar Paratyphi B
- serovar Paratyphi C
- serovar Typhimurium ネズミチフス菌
- serovar Enteritidis 腸炎菌
- supsp. salamae
- supsp. arizonae
- supsp. diarizonae
- supsp. houtenae
- supsp. indica
- subsp. enterica
- Salmonella bongori
これらとは別に、2005年にS. subterraneaが記載されたが、2010年にサルモネラ属よりもむしろEscherichia hermanniiに近いことが報告され、2016年には非合法ながら"Atlantibacter subterranea"という名称が提案されている[2]。
- Salmonella subterranea
サルモネラの細胞内寄生
編集サルモネラは、感染した宿主の細胞内と細胞外の両方で増殖を行うことが可能な、細胞内寄生体(通性細胞内寄生性細菌、細胞内寄生菌)の一種である。細胞内寄生菌には、サルモネラ以外に結核菌、レジオネラ、リステリア・モノサイトゲネスなどが存在し、これら細胞内寄生菌の多くは、生体内で異物の排除を担当しているマクロファージに貪食されることで細胞内に取り込まれ、その後、その殺菌機構を逃れてマクロファージ内で増殖するものが大半である。これに対して、サルモネラは積極的に細胞に働きかけて、細胞のエンドサイトーシスを活性化させる機能を有しているため、マクロファージ以外の、通常ならば貪食活性を持たない腸管上皮細胞などにも侵入できる性質を持つ。
上皮細胞への侵入
編集サルモネラの上皮細胞への細胞内侵入には、III型分泌装置(さんがたぶんぴつそうち)と呼ばれる、細菌の細胞質タンパク質を菌体外に分泌するための機構が関与している[3]。III型分泌装置は細菌の鞭毛に類似の構造体であり、鞭毛の毛に相当するタンパク質を宿主の細胞に突き刺して、その細胞内部に直接、エフェクター分子と呼ばれるタンパク質を送り込む[4]。
サルモネラは大腸上皮細胞の表面に付着し、そこで上皮細胞にIII型分泌装置を突き刺し、その内部にエフェクター分子を送り込む。このとき送り込まれるエフェクター分子(サルモネラ染色体上のSPI-1領域の遺伝子にコードされた、SopE、SipAなどのタンパク質)は、細胞骨格を構成するアクチンを再構成する作用を持っており[5][6]、この作用によってサルモネラが付着した周辺で細胞の形態が変化(ラフリングと呼ばれる構造変化)して、付着した菌体周辺で偽足のような構造が発達する。この偽足様構造の発達は上皮細胞のエンドサイトーシスを促進し、このエンドサイトーシスによってサルモネラは上皮細胞内に取り込まれる(引き金機構)[7]。上皮細胞に取り込まれたサルモネラの一部はオートファジーによって分解されるが、残りはそのままエンドソームの内部で増殖する。このような機構の細胞内感染を行うものには、サルモネラの他に赤痢菌や一部の病原性大腸菌(腸管侵入性大腸菌、EIEC)がある。
マクロファージでの増殖
編集サルモネラ属の細菌のうち、チフス菌とパラチフス菌はマクロファージに感染してその内部で増殖する性質を持ち、これがチフス性疾患の発症に関与している。サルモネラは、上記した機構によって上皮細胞に侵入する以外にも、異物として認識されることでマクロファージによって貪食される。
マクロファージは食菌に特化した細胞で強い殺菌機構を有しており、貪食した異物をファゴソーム(食胞)という小胞に取り込み、これと細胞内のリソソームが融合してファゴリソソームを形成することで、リソソーム内部のさまざまな分解酵素群や活性酸素などの働きで分解する。非チフス性サルモネラを含めて、多くの細菌はこの機構によって殺菌され分解される。
これに対してチフス菌は、ファゴソームの内部からその小胞膜を介してIII型分泌装置を細胞質側に突き刺し、SPI-2と呼ばれる遺伝子領域にコードされた、チフス菌特異的なエフェクター分子群を宿主細胞質に注入する。このエフェクター分子群は、ファゴソームとリソソームの融合を阻害する作用を持ち、これによってファゴリソソームの形成が抑制される結果、チフス菌は食菌を回避することが可能になる。リソソームとの融合が阻害されたファゴソームは、やがてSCV (salmonella-containing vacuole) と呼ばれる特殊な形態の小胞になり、チフス菌はこの内部で増殖を行う。この感染マクロファージがリンパ管から血液に移行することによって、チフス菌もまた血液に入り込み、菌血症の発生につながる。サルモネラと同じような機構でマクロファージによる殺菌を逃れる細菌にはレジオネラやブルセラがある。また結核菌もファゴソームとリソソームの融合を阻害する性質を持つ点で、サルモネラに類似の殺菌回避機構を持つと言える。
病原性
編集サルモネラ属の細菌は自然界において、さまざまな動物の消化管内に一種の常在菌として存在している。しかしヒトにおいては、健康な人の消化管における菌数は極めて少なく、その糞便からは分離されることはほとんどない。
一般に、サルモネラ症は、動物に由来(主に卵、肉、家禽、生乳)し、細菌の含まれた食べ物を経口摂取することで感染する[8]。一部のサルモネラはヒトに対する病原性を示し、腸チフスあるいはパラチフスと呼ばれる重篤な感染症を起こすものと、胃腸炎(食中毒)を起こすものの二つに大別される。前者はそれぞれチフス菌 (S. Typhi)、パラチフス菌 (S. Paratyphi A) による疾患であり、これらをチフス性サルモネラ、後者の食中毒性サルモネラを非チフス性サルモネラと呼んで区別することがある。
チフス性サルモネラはヒトのみに感染する細菌で、患者の糞便から別のヒトに感染するほか、糞便によって汚染された土壌や水の中に残存しているもの(これらの自然環境中ではほとんど増殖しない)が感染源になる。これに対して食中毒性サルモネラ菌はペットや、家畜の腸管に常在菌として存在する人獣共通感染症であり、そこから汚染された食品などが食中毒の原因となる。食品衛生の分野では、この食中毒性サルモネラを問題にして扱うことが多く、以前はサルモネラ菌、サルモネラ菌属という名称で呼んでいたが、1998年にはサルモネラ属菌という名前に変更され、食品衛生上はこれが正式な名称として扱われている。日本の家畜伝染病予防法ではS. Gallinarum pullolum、S. Gallinarum Gallinarumによる家きんサルモネラ症は法定伝染病に指定されている。S. Abortuequiによる馬パラチフス、S. Enteritidis、S. Typhimurium、S. Choleraesuis、S. Dublinによるサルモネラ症は届出伝染病に指定されており、対象家畜は牛、水牛、鹿、豚、いのしし、鶏、あひる、うずら、七面鳥。
食中毒
編集| サルモネラ感染症 | |
|---|---|
| 概要 | |
| 診療科 | 感染症、消化器科 |
| 症状 | 発熱、腹痛、下痢、嘔吐 |
| 原因 | サルモネラ属菌 |
| 合併症 | 敗血症、髄膜炎、骨髄炎、関節炎など |
| 治療 |
輸液による全身状態の改善 抗生物質の投与 |
| 予後 | 早期に適切な治療を行えば致死率は1%以下 |
| 分類および外部参照情報 | |
サルモネラ食中毒は、本菌が腸管上皮細胞に感染した結果生じる、腸管内への液体貯留と好中球浸潤による炎症によって起きると考えられている。典型的な感染型食中毒であり、その主な症状は、強い腹痛、嘔吐、激しい下痢などの消化器症状、発熱などである。下痢便は緑色の粘液が混じった水様便であり、ときに海苔の佃煮のような粘血便となることがある。また、他の細菌性食中毒に比べて高熱が出ることが多いのが特徴である。通常は数日〜1週間程度で回復するが、抵抗力のない者は菌血症を起こし重症化することがある。まれに内毒素による敗血症を合併し、死亡することがある。潜伏期間は平均12時間ほどといわれているが、S. Enteritidisの場合3-4日となることもある。一般的なサルモネラ属菌では、発症するのに10万個以上の菌数が必要といわれているが、S. Enteritidisは100個以下の菌数でも発症することがあり、食品を介さない人から人への感染も報告されている[9]。
代表的な原因菌には、S. Enteritidis、S. Typhimurium、S. Choleraesuis、S. Dublinが挙げられる。従前のサルモネラ属菌による食中毒は、ネズミが媒介するS. Typhimuriumなどによるものが多く、日本でも戦後暫くまではネズミの糞尿によって汚染された食品を原因とする食中毒事件が頻発していた。衛生状態の向上により過去のものと思われがちだが、最近は感染力が強いS. Enteritidisの鶏肉や鶏卵を介した食中毒が増加し問題になっている。
日本における食中毒発生件数の1-3割がサルモネラ属菌が原因とされている[注釈 1]。特に、鶏卵に由来する菓子による大規模食中毒が目立つ。鶏卵のサルモネラ汚染は、かつてはニワトリの消化管内に寄生したサルモネラが総排泄腔で卵殻の外側を汚染するためと考えられた。そのため、汚染防止には鶏卵の洗浄が有効とされた。しかし、今日ではこうした卵殻の外側からの汚染のみではなく、S. Enteritidisなどがニワトリの卵巣や卵管に寄生し、ここから鶏卵の卵細胞そのもの、つまり卵黄の部分に細胞内寄生したり、その外側の卵白などが保菌することによって鶏卵を汚染していることも知られるようになった。しかもこうしてサルモネラに感染した鶏卵からはしばしば発生を全うして健康な雛が孵化することが知られており、保菌鶏が再生産されることになる。こうした親子間の垂直感染を介卵感染と呼び、衛生状態に十分配慮した鶏舎でも汚染鶏卵や汚染鶏肉が生産される原因となっている。
また、厚生労働省の「食品中の食中毒菌汚染実態調査」によると、鶏肉におけるサルモネラ汚染率は50%前後と、下記のように高いものとなっている。
| 2013 | 2014 | 2015 | 2016 | 2017 | 2018 | ||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 検体数 | 陽性数 | % | 検体数 | 陽性数 | % | 検体数 | 陽性数 | % | 検体数 | 陽性数 | % | 検体数 | 陽性数 | % | 検体数 | 陽性数 | % |
| 31 | 15 | 48 | 33 | 18 | 55 | 35 | 22 | 63 | – | – | – | 28 | 14 | 50 | 43 | 21 | 49 |
ペット(イヌやネコ、家畜なども保菌している)から感染する事例も報告されている。アメリカ合衆国では1960-1970年にかけてミシシッピアカミミガメに由来する感染が報告され、死亡例の報告がある[10]。もっともこれは不衛生な環境で飼育されることも問題とされており、むやみに動物に触れない、動物に触れた後には石鹸で手を洗う、台所などで飼育で生じた汚水を処理しないなどの衛生管理により容易に予防する事は可能。
治療は対症療法とニューキノロン系抗菌剤による除菌になる。しかし、欧米では耐性菌を誘発する、腸内細菌叢を乱し治癒を遅らせるとして、高齢者や小児を除き抗菌剤は投与すべきでないという考えが主流になっている。止瀉剤は排菌を阻害するので用いられない。
腸チフス、パラチフス
編集腸チフスはチフス菌の経口感染により発症する。消化管に到達したチフス菌は、腸管上皮にあるパイエル板に近接するM細胞(絨毛が発達せず、リンパ球やマクロファージに異物の提示や受け渡しを行う細胞)に取り込まれ[11]、これを介してマクロファージによって貪食された後、殺菌を回避して、その細胞内で増殖する。このマクロファージが腸管膜リンパ節に感染を広げることで、チフス菌はリンパ節で増殖し、血液に入り菌血症を起こす。臨床所見では、2週間ほどの潜伏期間の後、段階的に体温が上昇し40℃ほどの高熱が続き、バラ疹と呼ばれる淡紅色の発疹や脾腫などが現れる。続いて、胆汁をとおし腸内に大量に排菌され、重症例では腸壁が壊死を起こし腸管出血が起こる。その後、徐々に解熱し回復に至る。
パラチフスも腸チフスと同様の症状を呈するが、腸チフスほど重篤にはならない。
治療はニューキノロン系抗菌剤の投与が主になるが、ニューキノロン剤に低感受性の菌があり、その場合は第三世代セフェム系抗生物質が使われる。
感染源は人の糞便であるため、衛生状態が良い地域での発生は少ない。アジア、アフリカ、中南米などで流行を繰り返しているが、日本では年間100例ほどが報告され、そのほとんどが海外で感染したものである。
感染症の予防及び感染症の患者に対する医療に関する法律の施行時に二類感染症に指定されていたが、2006年(平成18年)12月8日公布の「感染症の予防及び感染症の患者に対する医療に関する法律等の一部を改正する法律」により三類感染症に変更となった[12]。
健康保菌者
編集サルモネラでは、感染しても発症せず排菌だけ続く場合がある。また、発症し症状が治まってから長期にわたり排菌が続く場合がある。これをサルモネラ(腸チフス、パラチフス)の不顕感染者(健康保菌者)という。食中毒性サルモネラ菌の不顕感染者は通常治療の対象にならないが、食品従事者は、食中毒予防の観点から、排菌が止まるまで抗菌剤の服用を指導される。
アメリカでは20世紀初頭にチフス菌の不顕感染者であるメアリー・マローンが、食品関係の職場を転々とし、チフス菌をばらまいて多数の感染者を出し大きな問題となった。
菌血症と多臓器感染
編集乳幼児や高齢者など免疫機能の不十分な宿主の場合、損傷した腸管粘膜からサルモネラ菌が血流中に侵入することがある。乳幼児で問題となるのは髄膜炎であり、高齢者では大動脈に形成された粥腫への菌の沈着がある。後者は大動脈瘤へと発展する恐れがある。その他、各種臓器への感染があるが、いずれも、血液培養で血流感染が立証されない限りことさらに心配する必要はない。
薬剤耐性
編集ヒト、動物(特に肉用鶏(ブロイラー)、七面鳥)などの動物由来食肉製品から分離されたサルモネラにおいて、一般的な抗菌剤への多剤耐性が頻繁に検出されている。2015年、欧州食品安全機関(EFSA)の報告によると、サルモネラ分離株の多剤耐性率は、ヒト由来:31.8%、ブロイラー由来:56.0%、七面鳥由来:73.0%、ブタ由来:37.9%という結果であった[13]。
2018-2019年には、重度の感染症の治療に使用される主要な抗生物質の1つであるシプロフロキサシンに対する耐性も高まっている。2018年から2019年にかけて、シプロフロキサシンに対する感受性が低下したサルモネラ菌は、ヒトで9-11%、小売鶏肉で18-31%、鶏肉製品サンプルで20-30%、鶏盲腸内容物サンプルで26-32%増加した[14]。
取扱いに対する制限と犯罪事例
編集サルモネラ属菌は、生物テロや犯罪に使用される危険性が指摘されており、実際にいくつかの犯罪に利用された実例が過去に存在する。このため、その取り扱いには各国で制限が設けられている。アメリカでは、アメリカ疾病対策センター (CDC) の定める病原体カテゴリのうち、カテゴリB(二番目に危険性が高いカテゴリ)の「食の安全を脅かすもの」(Food safety threats) として、サルモネラが挙げられている[1]。日本では、感染症法が2007年に改正された際に、チフス菌 (S. Typhi) およびパラチフスA菌 (S. Paratyphi A) が、四種病原体に指定されており、保管・運搬・滅菌等の取り扱い基準を満たした施設で取り扱うことが義務づけられている[15]。
バイオ犯罪
編集日本ではチフス菌や赤痢菌を使ったバイオ犯罪が戦前2回、戦後1回発生している。
- チフス菓子殺人事件:1936年(昭和11年)から1937年(昭和12年)にかけて発生。埼玉県の医師が妻に保険金をかけ、チフス菌で汚染した菓子で殺害しようとして失敗。さらに妻を診察した医師に事件が露見したと思い込み、その医師家族らにもチフス菌で汚染した菓子や食物を食べさせた[16]。18人が感染、うち4人死亡[17]。実行犯の医師は1938年(昭和13年)に浦和地方裁判所で死刑判決を受けた[18]。
- チフス饅頭事件:離婚相手とその家族への復讐のため、チフス菌・パラチフス菌に汚染した饅頭を送りつける。12人が感染、うち1人死亡。
- 千葉大学腸チフス事件:千葉大学医学部附属病院の医局員が、担当の患者にチフス菌や赤痢菌を注入したり、同僚や親戚に細菌感染した食物を食べさせた。64名が感染、死亡者なし(冤罪の可能性あり)[17]。
汚染された輸入品
編集- 1972年 - アルゼンチンおよびブラジルから輸入された馬肉からパラチフスB菌やサルモネラ菌(出典ママ)が検出された[19]。
利用
編集S. Typhimurium(ネズミチフス菌)の突然変異株であるTA株(TA98, TA100, TA1535, TA1538など)は、細菌を用いた変異原性試験(エームス試験)に用いられる。
予防方法
編集- サルモネラ菌による食中毒発生の原因は食品の加熱不足
- S. typhiに対しては、ワクチンが有効である。
- 経口弱毒生ワクチン (Ty21a): 隔日投与で、3回(欧州式)または4回(米国式)の接種。前者は3年、後者は5年間、抗体が維持される。相互作用のある経口ワクチンは無いため、抗生剤投与以外はとくに投薬の注意は無い。
- 不活化ワクチン (TyCPS): ポリサッカライドの筋注。1回で、15日後より2〜3年の有効年数であるが、接種2年後は50-70%くらいまで下降するため、3年間は持たないと考えた方が良い。
- いずれも、日本国内では、未承認なので、個人輸入をしている医療機関でのみ接種できる。
- 南アジア地域をはじめ、東南アジアでは、多剤耐性S. typhiが報告されているので、ワクチンによる予防は重要である。
- 制酸剤(胃酸をおさえるクスリ)服用者、胃の摘出術を受けた者は腸管感染症のリスクが高まるので、腸チフスワクチンやコレラ・渡航者下痢ワクチンの接種がのぞましい。
- 食品衛生的観点からみたサルモネラ菌の生存・増殖特性[20]
- 耐熱性:全卵、卵黄中で60℃、3.5分で不活化。卵白中で55℃、3.5分で不活化。砂糖や食塩を添加すると耐熱性が増加。食品中では、68℃3.5分で不活化。
- 増殖温度:10℃以下、46℃以上で増殖遅延。5℃以下及び50℃以上では増殖しない。
- 増殖pH:pH 10以上または4.75以下では増殖しない。pH 4.0 マヨネーズ中で生存、pH 4.6 で増殖する。pH 3.0-3.5(23℃)で不活化。
- 増殖水分活性:aw 0.95 以下では増殖しない。
- 消毒剤耐性:食品製造所で使用される通常の消毒剤は有効。
- 凍結:食品中のサルモネラ菌は凍結では不活化しない。
- 乾燥:食品中のサルモネラ菌は乾燥に対して生存、しかし増殖はしない。但し、乾燥するまでに増殖することがある。
- 卵食品を水で希釈:非常に薄い希釈液中でも増殖。
関連項目
編集脚注
編集注釈
編集出典
編集- ^ CDC. Salmonella Surveillance: Annual Summary, 2005. Atlanta, Georgia: US Department of Health and Human Services, CDC, 2007:Salmonella Annual Sumary 2005
- ^ Hata, H., et al. (2016). “Phylogenetics of family Enterobacteriaceae and proposal to reclassify Escherichia hermannii and Salmonella subterranea as Atlantibacter hermannii and Atlantibacter subterranea gen. nov., comb. nov.”. Microbiol Immunol. 60 (5): 303-11. doi:10.1111/1348-0421.12374. PMID 26970508.
- ^ Collazo CM, Galán JE (September 1996). “Requirement for exported proteins in secretion through the invasion-associated type III system of Salmonella typhimurium”. Infection and Immunity 64 (9): 3524–3531. PMID 8751894.
- ^ Jorge E. Galán and Hans Wolf-Watz (November 2006). “Protein delivery into eukaryotic cells by type III secretion machines”. Nature 444 (7119): 567-573. doi:10.1038/nature05272. PMID 17136086.
- ^ Humphreys D, Davidson A, Hume PJ, Koronakis V (February 2012). “Salmonella Virulence Effector SopE and Host GEF ARNO Cooperate to Recruit and Activate WAVE to Trigger Bacterial Invasion”. Cell Host Microbe 11 (2). doi:10.1016/j.chom.2012.01.006. PMID 22341462.
- ^ Wendy Higashide, Shipan Dai, Veronica P. Hombs, Daoguo Zhou (june 2002). “Involvement of SipA in modulating actin dynamics during Salmonella invasion into cultured epithelial cells”. Cellular Microbiology 4 (6). doi:10.1046/j.1462-5822.2002.00196.x. PMID 12116966.
- ^ Hardt WD, Chen LM, Schuebel KE, Bustelo XR, Galán JE (1998). “S. typhimurium encodes an activator of Rho GTPases that induces membrane ruffling and nuclear responses in host cells”. Cell 93 (5): 815-826. doi:10.1016/S0092-8674(00)81442-7. PMID 9630225.
- ^ “サルモネラ症(チフス以外)(ファクトシート)”. 20220509閲覧。
- ^ サルモネラ感染症[リンク切れ] 岩手大学農学部獣医微生物学教室 弘前大学医学部細菌学教室
- ^ 横浜市衛生研究所感染症・疫学情報課
- ^ Mark A. Jepsona, M.Ann Clark (November-December 2001). “The role of M cells in Salmonella infection”. Microbes and Infection 3 (14-15). doi:10.1016/S1286-4579(01)01478-2. PMID 11755406.
- ^ 感染症のページ(青森県)
- ^ “Salmonella and Campylobacter show significant levels of resistance to common antimicrobials in humans and animals”. 20220509閲覧。
- ^ “US: Rising resistance among bacteria serotypes in poultry”. 20220509閲覧。
- ^ 水口康雄「病原微生物の取り扱いと安全」、『戸田新細菌学』33版1刷、吉田眞一、柳雄介、吉開泰信編、南山堂、2007年
- ^ チフス菌入り菓子で殺人の意思を検挙『東京日日新聞』(昭和12年5月21日夕刊)『昭和ニュース辞典第6巻 昭和12年-昭和13年』p230 昭和ニュース事典編纂委員会 毎日コミュニケーションズ刊 1994年
- ^ a b 杉島正秋、『バイオテロの包括的研究』朝日大学法制研究所 (2003)
- ^ 細菌魔に死刑の判決『東京朝日新聞』(昭和13年7月5日夕刊)『昭和ニュース辞典第6巻 昭和12年-昭和13年』p231
- ^ 「汚染馬肉荷揚げ拒否 横浜の港湾労働者が騒ぐ」『朝日新聞』昭和45年(1970年)9月17日朝15刊、14版、22面
- ^ 品川邦汎、卵及び卵加工品におけるサルモネラエンテリティディスの汚染とその対策 『食品衛生学雑誌』 1999年 40巻 1号 P.7-18, doi:10.3358/shokueishi.40.7
外部リンク
編集- サルモネラ感染症とは - 国立感染症研究所細菌第一部
- 主な食中毒とその予防対策 【サルモネラ食中毒】 - 愛知県
- サルモネラ感染症 - MSDマニュアル家庭版
- 卵の衛生的な取扱いについて - 日本食品衛生協会
- 松下秀, 山田澄夫, 関口恭子 ほか、「東京において最近5年間 (1990年~1994年) に分離された国内及び輸入事例由来サルモネラの血清型と薬剤耐性」 『感染症学雑誌』 1996年 70巻 1号 p.42-50, doi:10.11150/kansenshogakuzasshi1970.70.42
- 『サルモネラ菌』 - コトバンク